Selama beberapa dekade terakhir, telah muncul pengetahuan dan perkembangan baru dalam hal diagnosis, etiologi, serta penatalaksanaan dini dan lanjut dari penyakit ini. Karena diagnosis AP paling sering dibuat berdasarkan gejala klinis dan tes laboratorium, contrast-enhanced computed tomography (CECT) dan/atau magnetic resonance imaging (MRI) pankreas hanya digunakan bagi pasien yang diagnosisnya tidak jelas atau gagal mengalami perbaikan klinis. Status hemodinamik harus segera dinilai pada saat pasien masuk, dan penanganan resusitasi dapat dimulai jika diperlukan. Pasien yang mengalami kegagalan organ dan/atau sindrom respon inflamasi sistemik (SIRS) harus dimasukkan kedalam unit perawatan intensif atau perawatan intermediate jika memungkinkan. Hidrasi agresif harus diberikan bagi semua pasien, kecuali jika terdapat komorbid kardiovaskular dan/atau ginjal. Hidrasi intravena agresif dini paling berguna dalam waktu 12-24 jam pertama, dan kegunaannya akan berkurang setelah itu. Pasien penderita AP yang disertai dengan cholangitis akut harus menjalani endoscopic retrograde cholangiopancreatography (ERCP) dalam waktu 24 jam setelah masuk ke rumah sakit. Stent duktus pankreatikus dan/atau obat anti-inflamasi nonsteroid (NSAID) suppositoria rektal postprosedur harus diberikan untuk mengurangi risiko pankreatitis berat post-ERCP pada pasien yang berisiko tinggi. Tidak direkomendasikan pemberian antibiotik profilaksis secara rutin bagi pasien yang menderita AP berat dan/atau nekrosis steril. Pada pasien dengan nekrosis yang terinfeksi, antibiotik yang dapat mempenetrasi nekrosis pankreas dapat berguna untuk menunda intervensi, sehingga dapat mengurangi morbiditas serta mortalitas. Pada AP ringan, pemberian makanan oral dapat langsung dimulai jika tidak ada mual dan muntah. Pada AP berat, direkomendasikan pemberian nutrisi enteral untuk mencegah komplikasi infeksi, sedangkan pemberian nutrisi parenteral harus dihindari. Nekrosis pankreas dan/atau nekrosis ekstrapankreas dan/atau pseudokista asimptomatik tidak membutuhkan intervensi berapapun ukurannya, lokasi, dan/atau ekstensinya. Pada pasien stabil dengan nekrosis yang terinfeksi, drainase operatif, radiologis, dan/atau endoskopik harus ditunda, lebih bagus selama lebih dari 4 minggu, untuk memungkinkan terbentuknya dinding disekitar area nekrosis.
Pankreatitis akut (AP) merupakan salah satu penyakit traktus gastrointestinal yang paling banyak terjadi, menyebabkan terjadinya beban emosional, fisik, dan finansial yang berat pada manusia. Di Amerika Serikat pada tahun 2009, AP merupakan diagnosis gastroenterologi yang paling umum dengan biaya perawatan sebesar 2.6 milliar dolar. Penelitian terbaru menunjukkan bahwa insidens AP bervariasi antara 4.9 hingga 73.4 kasus per 100.000 orang di seluruh dunia. Didapatkan adanya peningkatan insidens AP tahunan pada beberapa penelitian. Data review epidemiologis dari tahun 1988 hingga tahun 2003 dari National Hospital Discharge Survey menunjukkan bahwa kasus yang masuk ke rumah sakit akibat AP meningkat dari 40 kasus per 100.000 pada tahun 1988 menjadi 70 kasus per 100.000 pada tahun 2002. Walaupun tingkat fatalitas kasus AP terus menurun, tingkat mortalitas populasi rata-rata akibat AP masih belum berubah.

Ada perubahan penting mengenai definisi dan klasifikasi AP sejak diperkenalkannya klasifikasi Atlanta pada tahun 1992. Selama beberapa dekade terakhir, telah diketahui beberapa batasan yang memunculkan revisi konsensus dari kelompok kerja dan internet. Sekarang telah diidentifikasi adanya 2 fase AP : (i) fase dini (dalam waktu 1 minggu) yang dikarakteristikkan dengan sindrom respon inflamasi sistemik (SIRS) dan/atau kegagalan organ; dan (ii) fase lanjut (> 1 minggu) yang dikarakteristikkan dengan adanya komplikasi lokal. Penting untuk mengetahui adanya kegagalan organ untuk menentukan keparahan penyakit.
Komplikasi lokal didefinisikan sebagai adanya penumpukan cairan peripankreatik, nekrosis pankreas dan peripankreatik (steril atau terinfeksi), pseudokista, dan nekrosis walled-off (steril atau terinfeksi). Nekrosis ekstrapankreas terisolasi juga dimasukkan kedalam istilah necrotizing pancreatisis; walaupun prognosis seperti gagal organ persisten, nekrosis yang terinfeksi, dan mortalitas penyakit tersebut seringkali sama jika dibandingkan dengan pankreatitis interstisial, komplikasi tersebut lebih umum terlihat pada pasien yang mengalami nekrosis parenkim pankreatik.
Sekarang telah dibuat grading keparahan intermediate ketiga, yaitu AP sedang berat, yang dikarakteristikkan dengan adanya komplikasi lokal tanpa adanya gagal organ persisten. Pasien yang menderita AP sedang berat mungkin mengalami kegagalan organ sementara yang berlangsung selama < 48 jam. AP sedang berat juga dapat memperberat penyakit komorbid penyerta, tetapi dihubungkan dengan tingkat mortalitas yang rendah. AP berat sekarang didefinisikan sebagai adanya gagal organ persisten (didefinisikan berdasarkan modified Marshall Score).
Pertama kami akan mendiskusikan mengenai diagnosis, etiologi, dan keparahan AP. Kemudian kami akan fokus mengenai penatalaksanaan medis awal AP yang dilanjutkan dengan diskusi mengenai penatalaksanaan komplikasi penyakit, paling banyak yaitu nekrosis pankreas. Penatalaksanaan awal berfokus pada pengetahuan tentang hidrasi intravena agresif, yang jika diberikan secara dini dapat menurunkan morbiditas dan mortalitas. Juga akan dibicarakan mengenai masalah antibiotik, nutrisi, dan pemeriksaan endoskopik, radiologis, operatif, serta intervensi minimal invasif lainnya.
Dilakukan pencaharian pada MEDLINE melalui interface OVID dengan menggunakan istilah MeSH “pankreatitis akut” yang terbatas pada penelitian klinis, review, pedoman, dan meta-analisis dari tahun 1966 hingga tahun 2012 tanpa adanya batasan bahasa, dan juga dilakukan review penelitian klinis serta review peneliti untuk mempersiapkan jurnal ini. Sistem GRADE digunakan untuk menilai kekuatan rekomendasi dan kualitas bukti yang ada. Penjelasan mengenai kualitas bukti dan kekuatan rekomendasi ditunjukkan dalam Tabel 1. Setiap bagian jurnal menunjukkan rekomendasi utama terkait topik bagian tersebut, diikuti dengan ringkasan bukti pendukungnya. Ringkasan rekomendasi terdapat dalam Tabel 2.
DIAGNOSIS
DIAGNOSIS
a. DIAGNOSIS : GEJALA KLINIS
Pasien penderita AP umumnya datang dengan keluhan nyeri epigastrium atau nyeri pada kuadran kiri atas. Nyerinya biasanya dijelaskan bersifat tetap dengan penjalaran ke belakang, dada, atau pinggang, tetapi penjelasan tersebut tidak spesifik. Intensitas nyeri biasanya berat, tetapi dapat bervariasi. Intensitas dan lokasi nyeri tidak berhubungan dengan keparahan penyakit. Nyeri yang dijelaskan bersifat tumpul, kolik, atau terletak antara regio abdomen bawah yang tidak sesuai dengan AP dan mengarah ke etiologi lainnya. Imaging abdomen dapat membantu untuk menentukan diagnosis AP pada pasien dengan gejala klinis atipikal.
b. DIAGNOSIS : PARAMETER LABORATORIUM
Karena keterbatasan sensitifitas, spesifitas, nilai prediksi positif dan negatif, maka serum amilase saja tidak dapat digunakan untuk mendiagnosis AP dengan tepat dan lebih dipilih menggunakan serum lipase. Serum amilase pada pasien AP umumnya meningkat dalam waktu beberapa jam setelah gejala dan kembali ke nilai normal dalam waktu 3-5 hari; namun, pada 1/5 pasien yang masuk ke rumah sakit, nilai serum amilase tersebut tetap dalam batas normal. Jika dibandingkan dengan lipase, serum amilase lebih cepat kembali ke nilai batas normal. Konsentrasi serum amilase dapat normal pada AP yang diakibatkan oleh alkohol dan hipertrigliseridemia. Konsentrasi serum amilase dapat tinggi walaupun tidak adanya penyakit AP pada keadaan makroamilasemia (sebuah sindrom yang dikarakteristikkan dengan pembentukan kompleks molekul besar antara amilase dan immunoglobulin abnormal), pada pasien dengan penurunan laju filtrasi glomerulus, pada penyakit kelenjar ludah, dan pada penyakit abdomen ekstrapankreas yang berhubungan dengan inflamasi, termasuk appendisitis akut, cholecystitis, obstruksi atau iskemik pada usus, ulkus peptikum, dan penyakit ginekologis.
Serum lipase sifatnya lebih spesifik dan kadarnya tetap meningkat lebih lama daripada amilase setelah munculnya gejala penyakit. Walaupun adanya rekomendasi dari peneliti dan pedoman penatalaksanaan AP sebelumnya yang menekankan pada keuntungan penggunaan serum lipase, juga terdapat masalah mengenai nilai prediksi pada populasi tertentu, termasuk adanya makrolipasemia. Lipase juga ditemukan meningkat pada berbagai penyakit nonpankreas seperti penyakit ginjal, appendisitis, cholecystitis, dan lain sebagainya. Selain itu, pada pasien diabetes dengan kadar lipase rata-rata yang lebih tinggi, dibutuhkan nilai ambang batas 3-5 kali lipat lebih tinggi jika dibandingkan dengan pasien non-diabetik.
Sebuah konferensi konsensus dari Jepang untuk menentukan nilai “batas” amilase dan lipase tidak dapat mencapai kesepakatan mengenai nilai ambang batas normal yang tepat. Assay dari kebanyakan enzim pankreas lainnya telah dinilai selama 15 tahun terakhir, tetapi belum ada yang menunjukkan nilai diagnostik yang lebih baik daripada serum amilase dan lipase. Walaupun kebanyakan penelitian menyatakan kriteria diagnostik dengan nilai 3-5 kali lipat dari nilai batas normal, dokter harus tetap mempertimbangkan keadaan klinis pasien ketika memeriksa peningkatan kadar amilase dan lipase. Ketika terjadi keraguan mengenai diagnosis AP, direkomendasikan menggunakan imaging abdominal seperti CECT.
AP, pankreatitis akut; CT, computed tomography; ERCP, endoscopic retrograde cholangiopancreatography; MRCP, magnetic resonance cholangiopancreatography.
DIAGNOSIS : IMAGING ABDOMEN
Imaging abdomen berguna untuk mendiagnosis adanya AP. CECT memberikan sensitifitas dan spesifitas sebesar lebih dari 90% untuk mendiagnosis AP. Tidak diperlukan penggunaan CECT secara rutin pada pasien AP karena pada kebanyakan pasien diagnosisnya sudah jelas dan kebanyakan memiliki gejala yang ringan dan tidak terkomplikasi. Namun, pada pasien yang gagal membaik setelah 48-72 jam (misalnya nyeri persisten, demam, mual, tidak dapat memulai pemberian makanan secara oral), direkomendasikan imaging dengan CECT atau MRI untuk menilai adanya komplikasi lokal seperti nekrosis pankreas.
Computed tomography (CT) dan MRI memiliki hasil yang sama untuk penilaian awal AP. MRI, dengan menambahkan magnetic resonance cholangiopancreatography (MRCP) memiliki keuntungan untuk mendeteksi choledocholithiasis hingga yang berdiameter 3 mm dan gangguan pada duktus pankreatikus sambil memberikan imaging kualitas tinggi untuk tujuan diagnostik dan/atau penentuan keparahan. MRI berguna pada pasien yang alergi terhadap kontras dan menderita insufisiensi ginjal, dimana T-2 weighted images tanpa kontras gadolinium dapat mendiagnosis adanya nekrosis pankreas.
ETIOLOGI
a. ETIOLOGI : BATU EMPEDU DAN ALKOHOL
Etiologi AP pada kebanyakan pasien dapat ditegakkan dengan mudah. Penyebab AP yang paling sering adalah batu empedu (40-70%) dan konsumsi alkohol (25-35%). Karena tingginya prevalensi dan pentingnya pencegahan penyakit rekuren, USG abdomen untuk menilai cholelithiasis harus dilakukan pada semua pasien yang menderita AP. Identifikasi adanya batu empedu sebagai etiologi harus dilanjutkan dengan cholecystectomy untuk mencegah serangan rekuren dan potensi terjadinya sepsis billiar. Pankreatitis akibat batu empedu seringkali merupakan serangan akut dan sembuh setelah batunya diangkat atau keluar secara spontan.
Pankreatitis akibat alkohol seringkali bermanifestasi dalam kumpulan gejala, mulai dari episode AP dengan ciri yang khas hingga perubahan kronik irreversibel tanpa gejala. Diagnosisnya belum boleh ditegakkan kecuali seseorang memiliki riwayat konsumsi alkohol berat selama 5 tahun. Konsumsi alkohol “berat” umumnya dianggap sebagai konsumsi sebanyak > 50 g per hari, namun seringkali dapat lebih tinggi. AP yang nyata secara klinis terjadi pada < 5% peminum alkohol berat; oleh karena itu, kemungkinan ada faktor lainnya yang menyebabkan individu tersebut sensitif terhadap efek alkohol, seperti faktor genetik dan penggunaan tembakau.
b. PENYEBAB PANKREATITIS AKUT LAINNYA
Pada keadaan tidak adanya konsumsi alkohol atau batu empedu, kita harus berhati-hati ketika menentukan kemungkinan etiologi AP akibat zat-zat atau keadaan lainnya. Obat-obatan, zat-zat infeksius, dan penyebab metabolik seperti hiperkalsemia dan hiperparatiroidisme merupakan penyebab yang jarang terjadi, seringkali salah didiagnosis sebagai penyebab AP. Walaupun beberapa obat-obatan seperti 6-mercaptopurine, azathioprine, dan DDI (2’,3’-dideoxyinosine) dapat menyebabkan terjadinya AP, ada keterbatasan data yang mendukung bahwa obat-obatan tersebutlah yang merupakan penyebabnya. Hipertrigliseridemia primer dan sekunder dapat menyebabkan terjadinya AP; namun, penyebab tersebut hanya terjadi pada 1-4% kasus. Serum trigliserida harus meningkat hingga diatas 1.000 mg/dl agar dapat dianggap sebagai penyebab AP. Serum lactescent (susu) telah didapatkan pada sebanyak 20% pasien AP, dan oleh karena itu kadar trigliserida puasa harus dievaluasi ulang 1 bulan setelah keluar dari rumah sakit jika dicurigai terdapat hipertrigliseridemia.
Walaupun kebanyakan tidak berhubungan, adanya massa jinak atau maligna yang mengobstruksi pankreas dapat mengakibatkan terjadinya AP. Diestimasikan bahwa sekitar 5-14% pasien yang menderita tumor pankreatobilliar jinak atau ganas juga menderita IAP. Dahulu adenokarsinoma pankreas dianggap sebagai penyakit pada orang tua. Namun, pasien berusia 40 tahunan – dan kadang-kadang pada pasien yang lebih muda – datang dengan diagnosis kanker pankreas. Penyakit tersebut harus dipikirkan pada semua pasien yang berusia > 40 tahun yang menderita pankreatitis idiopatik, khususnya pada mereka dengan perjalanan penyakit yang lama atau rekuren. Oleh karena itu, dibutuhkan pemeriksaan CT scan kontras atau MRI pada pasien tersebut. Pemeriksaan yang lebih ekstensif termasuk USG endoskopik (EUS) dan/atau MRCP dapat langsung dibutuhkan atau setelah episode IAP rekuren.
c. PANKREATITIS IDIOPATIK (IAP)
IAP didefinisikan sebagai pankreatitis tanpa adanya etiologi yang diketahui setelah pemeriksaan laboratorium awal (termasuk kadar lemak dan kalsium) serta tes imaging (USG transabdominal dan CT scan pada pasien yang memerlukan). Pada beberapa pasien etiologinya kemungkinan dapat ditemukan, namun pada sebagian lainnya tidak didapatkan adanya penyebab definitif. Pasien penderita IAP harus diperiksa pada pusat pelayanan kesehatan yang berfokus pada penyakit pankreas, yang memiliki pelayanan endoskopi lanjut serta memiliki pendekatan multidisiplin terkombinasi.
Anomali anatomi dan fisiologi pankreas terjadi pada sekitar 10-15% populasi, termasuk divisum pankreas dan disfungsi spinchter of Oddi. Masih kontroversial apakah gangguan tersebut saja sudah dapat menyebabkan terjadinya AP. Kemungkinan terdapat kombinasi faktor penyebab, termasuk faktor anatomi dan genetik, yang menjadi predisposisi terjadinya AP pada individu yang rentan. Terapi endoskopik yang berfokus pada penanganan divisum pankreas dan/atau disfungsi spinchter of Oddi memiliki risiko memicu terjadinya AP secara signifikan dan harus dilakukan hanya pada unit perawatan terspesialisasi.
Makin banyak diketahui mengenai peranan defek genetik seperti mutasi tripsinogen kationik, SPINK, atau mutasi CFTR sebagai penyebab AP. Selain itu, defek genetk tersebut juga dapat meningkatkan risiko AP pada pasien yang menderita anomali anatomis seperti divisum pankreas. Namun, peranan tes genetik pada AP masih belum ditentukan, tapi dapat berguna pada pasien dengan lebih dari 1 anggota keluarga yang menderita penyakit pankreas. Individu penderita IAP dengan riwayat keluarga menderita penyakit pankreas harus dirujuk untuk mendapatkan konseling genetik formal.
PENILAIAN AWAL DAN PENENTUAN RISIKO
RINGKASAN BUKTI
a. Definisi Pankreatitis Akut Berat
Kebanyakan episode AP adalah ringan dan sembuh sendiri, hanya membutuhkan rawat inap singkat. Pankreatitis akut ringan didefinisikan sebagai tidak adanya kegagalan organ dan/atau nekrosis pankreas. 48 jam setelah masuk ke rumah sakit, pasien tersebut biasanya telah membaik dan bisa mulai makan. Pada pasien dengan penyakit berat, diketahui ada 2 fase AP : dini (dalam waktu 1 minggu) dan lanjut. Komplikasi lokal seperti penumpukan cairan peripankreas dan nekrosis pankreas serta peripankreas (steril atau terinfeksi). Kebanyakan pasien yang menderita penyakit berat masuk ke UGD tanpa adanya kegagalan organ atau nekrosis pankreas; sayangnya, hal tersebut mengakibatkan banyaknya kegagalan penatalaksanaan klinis penyakit. Kegagalan tersebut termasuk gagal memberikan hidrasi yang adekuat, gagal mendiagnosis dan menangani cholangitis, serta gagal menangani kegagalan organ dini. Karena alasan tersebut, penting bagi para dokter untuk mengetahui pentingnya tidak salah mendiagnosis bahwa pasien menderita AP ringan dalam waktu 48 jam setelah masuk ke rumah sakit.
Pankreatitis akut berat terjadi pada sekitar 15-20% pasien. AP berat didefinisikan sebagai adanya gagal organ persisten (tidak berhasil sembuh dalam waktu 48 jam) dan/atau kematian. Dahulu, adanya kegagalan organ, komplikasi lokal akibat pankreatitis seperti nekrosis pankreas juga dianggap sebagai penyakit berat. Namun, komplikasi lokal tersebut (termasuk nekrosis pankreas dengan atau tanpa kegagalan organ sementara) didefinisikan sebagai AP sedang berat (lihat Tabel 3). Pankreatitis akut sedang berat dicirikan dengan adanya gagal organ sementara atau komplikasi lokal atau sistemik pada keadaan tidak adanya kegagalan organ persisten. Contoh pasien yang menderita pankreatitis akut sedang berat adalah pasien yang mengalami penumpukan cairan peripankreas dan nyeri abdomen lama, leukositosis serta demam yang menyebabkan pasien tetap dirawat di rumah sakit selama 7-10 hari. Pada keadaan tidak adanya gagal organ persisten, mortalitas pada pasien dengan keadaan tersebut dianggap sebagai pankreatitis akut yang kurang berat. Jika terjadi gagal organ persisten pada pasien penderita necrotizing pancreatitis, maka hal tersebut akan dianggap sebagai penyakit berat.
Gagal organ sebelumnya dianggap sebagai adanya syok (tekanan darah sistolik < 90 mmHg), insufisiensi pulmonal (PaO2 < 60 mmHg), gagal ginjal (kreatinin > 2 mg/dl setelah rehidrasi), dan/atau perdarahan gastrointestinal (kehilangan darah > 500 ml / 24 jam). Revised Atlanta Criteria saat ini mendefinisikan gagal organ sebagai adanya skor 2 atau lebih dari salah satu sistem organ dengan menggunakan sistem skoring modified Marshall. Peneliti menganggap bahwa daripada menghitung skor Marshall (yang mungkin terlalu kompleks untuk dokter yang sibuk), lebih berguna menggunakan definisi lama dari Atlanta. Dibutuhkan penelitian lebih lanjut untuk memvalidasi kebutuhan penggunaan skor Marshall.
Nekrosis pankreas didefinisikan sebagai area parenkim pankreas nonviabel difus atau lokal sebesar > 3 cm atau > 30% dari pankreas. Nekrosis pankreas dapat bersifat steril atau terinfeksi (didiskusikan dibawah ini). Pada keadaan tidak adanya nekrosis pankreas, pada penyakit ringan edema pankreas didefinisikan sebagai pankreatitis interstisial. Walaupun ada beberapa hubungan antara infeksi, nekrosis pankreas, lama perawatan di rumah sakit, dan gagal organ, baik pasien yang menderita nekrosis steril atau nekrosis yang terinfeksi dapat mengalami gagal organ. Adanya infeksi dalam nekrosis kemungkinan tidak akan meningkatkan kecenderungan terjadinya gagal organ sekarang dan nanti. Pasien penderita nekrosis steril dapat menderita gagal organ dan nampak sama sakitnya dengan pasien yang menderita nekrosis yang terinfeksi. Gagal organ persisten sekarang didefinisikan berdasarkan skor Modified Marshall.
Nekrosis ekstrapankreas terisolir juga dimasukkan kedalam istilah necrotizing pancreatitis. Keadaan ini yang awalnya dianggap sebagai penemuan anatomis nonspesifik tanpa adanya signifikansi klinis, mulai diketahui secara lebih baik dan dihubungkan dengan efek samping seperti kegagalan organ dan gagal organ persisten, tetapi prognosis tersebut jarang terjadi. Nekrosis ekstrapankreas lebih sering didapatkan pada saat operasi daripada teridentifikasi pada saat pemeriksaan imaging. Walaupun kebanyakan ahli radiologi dapat dengan mudah mengidentifikasi adanya nekrosis parenkim pankreas, pada keadaan tidak adanya intervensi operatif, nekrosis ekstrapankreas jarang didapatkan.
Tabel 3. Definisi keparahan pada pankreatitis akut : perbandingan kriteria Atlanta dan revisi terbaru
b. Memprediksi Pankreatitis Akut Berat
Kebanyakan dokter tidak dapat memprediksi pasien mana yang akan mengalami penyakit berat. Sistem skoring keparahan penyakit semuanya tidak praktis, umumnya membutuhkan 48 jam agar dapat akurat, dan ketika skor tersebut menunjukkan adanya penyakit berat, kondisi pasien sudah jelas walaupun tanpa menggunakan skor tersebut. Sistem skoring yang baru seperti BISAP belum ditunjukkan lebih akurat daripada sistem skoring lainnya. Secara umum, sistem skoring spesifik untuk AP memiliki keterbatasan penggunaan, karena hanya memberikan sedikit informasi tambahan bagi para dokter untuk mengevaluasi pasien dan dapat menghambat pemberian penatalaksanaan yang tepat.
Walaupun tes laboratorium seperti hematokrit dan nitrogen urea darah (BUN) dapat membantu dokter, tidak ada tes laboratorium praktis yang tersedia atau secara akurat dapat memprediksi keparahan pada pasien penderita AP. Bahkan reaktan fase akut seperti C-reative protein (CRP), penanda inflamasi yang paling banyak diperiksa pada AP, tidak praktis karena membutuhkan waktu 72 jam agar dapat akurat. Imaging dengan CT dan/atau MRI tidak dapat digunakan untuk menentukan derajat keparahan pada AP onset dini, karena nekrosis biasanya belum ada pada saat pasien masuk dan dapat terjadi setelah 24-48 jam kemudian. Oleh karena itu, pada keadaan tidak adanya tes yang tersedia untuk menentukan keparahan, penting untuk melakukan pemeriksaan dengan seksama untuk menilai tanda-tanda kehilangan cairan dini, syok hipovolemik, serta gejala-gejala yang mengarah ke disfungsi organ.
Tabel 4. Penemuan klinis yang berhubungan dengan penilaian risiko penyakit awal yang berat
Daripada bergantung pada sistem skoring untuk memprediksi keparahan AP, dokter harus mengetahui faktor risiko intrinsik pasien, termasuk faktor risiko laboratorium dan imaging untuk menentukan perkembangan keparahan penyakit (Tabel 4). Faktor tersebut termasuk : usia pasien, masalah kesehatan yang menjadi komorbid, indeks massa tubuh, adanya SIRS, tanda-tanda hipovolemik seperti peningkatan BUN dan peningkatan hematokrit, adanya efusi pleura dan/atau infiltrat, perubahan status mental, dan faktor-faktor lainnya.
Selama fase awal penyakit (dalam waktu 1 minggu pertama), kematian dapat terjadi karena perkembangan, persistensi, dan sifat progresif dari disfungsi organ. Perkembangan gagal organ nampaknya berhubungan dengan perkembangan dan persistensi SIRS. Reversal dan gagal organ dini ditunjukkan penting untuk mencegah morbiditas dan mortalitas pada pasien penderita AP. Walaupun adanya SIRS selama 24 jam pertama memiliki sensitifitas yang tinggi untuk memprediksi gagal organ dan mortalitas, adanya SIRS tidak spesifik untuk penyakit berat (41%). Kurangnya spesifitas tersebut adalah karena fakta bahwa adanya SIRS tidak sepenting persistensinya. Karena alasan tersebut, pasien penderita SIRS persisten, khususnya yang mengalami takipneu dan/atau takikardi harus dimasukkan kedalam unit perawatan intensif atau sejenisnya untuk mendapatkan hidrasi intravena agresif dan pengawasan ketat.
PENATALAKSANAAN AWAL
HIDRASI INTRAVENA AGRESIF DINI
Walaupun terdapat banyak penelitian acak, belum ada pengobatan yang ditunjukkan efektif untuk menangani AP. Namun, telah dijelaskan sebuah intervensi yang efektif : hidrasi intravena agresif dini. Rekomendasi terkait hidrasi agresif tersebut didasarkan pada opini para ahli, eksperimen di laboratorium, bukti klinis tidak langsung, penelitian epidemiologis, dan penelitian klinis retrospektif serta prospektif.
Rasionalitas hidrasi agresif dini pada AP berasal dari observasi hipovolemia yang sering terjadi karena beberapa faktor yang terjadi pada pasien penderita AP, termasuk muntah, penurunan intake oral, third spacing cairan, peningkatan laju respirasi, dan diaforesis. Selain itu, peneliti juga berhipotesis bahwa kombinasi efek mikroangiopati dan edema pada pankreas yang terinflamasi akan menurunkan tekanan darah, menyebabkan terjadinya peningkatan kematian selular, nekrosis, dan melepaskan enzim pankreas yang mengaktivasi serangkaian proses. Inflamasi juga meningkatkan permeabilitas vaskular, menyebabkan terjadinya peningkatan kehilangan cairan pada third space, dan perburukan hipoperfusi pankreas yang menyebabkan peningkatan nekrosis parenkim pankreas serta kematian sel. Resusitasi cairan intravena agresif dini menyediakan dukungan mikro- dan makrosirkulatorik untuk mencegah komplikasi berat seperti nekrosis pankreas.
Walaupun ada keterbatasan data prospektif yang menyatakan bahwa hidrasi intravena agresif dapat dimonitor dan/atau dipandu oleh penanda laboratorium, telah direkomendasikan penggunaan hematokrit BUN, dan kreatinin sebagai penanda utama keberhasilan hidrasi. Walaupun belum ada rekomendasi yang kuat mengenai jumlah pastinya, kita harus menekankan tujuannya yaitu untuk menurunkan hematokrit (menunjukkan hemodilusi) dan BUN (peningkatan perfusi ginjal) serta menjaga kreatinin normal selama rawat inap hari pertama.
Walaupun beberapa penelitian pada manusia telah menunjukkan dengan jelas adanya keuntungan hidrasi agresif, penelitian lainnya menyatakan bahwa hidrasi agresif berhubungan dengan peningkatan morbiditas serta mortalitas. Perbedaan hasil penelitian tersebut dapat dijelaskan dengan adanya perbedaan desain penelitian. Walaupun penelitian tersebut memunculkan kekhawatiran mengenai penggunaan hidrasi agresif kontinyu selama lebih dari 48 jam, peranan hidrasi dini (dalam waktu 6-12 jam pertama) tidak dinilai dalam penelitian negatif tersebut. Selain itu, penelitian negatif tersebut mencakup pasien yang lebih sakit yang memerlukan volume hidrasi lebih besar pada saat 48 jam. Penelitian AP pada manusia yang berfokus pada laju awal hidrasi dini selama waktu terapi (dalam 24 jam pertama) menunjukkan adanya penurunan morbiditas serta mortalitas. Walaupun volume total hidrasi pada saat 48 jam setelah masuk rumah sakit hanya memiliki sedikit atau bahkan tidak berdampak terhadap prognosis pasien, hidrasi intravena agresif dini selama 12-24 jam pertama yang disertai dengan monitoring ketat merupakan hal yang sangat penting.
Pada penelitian acak prospektif yang didesain dengan baik, hidrasi dengan larutan Ringer laktat nampaknya lebih menguntungkan, mengakibatkan lebih sedikit pasien yang menderita SIRS jika dibandingkan dengan pasien yang mendapatkan larutan saline normal (0.9%). Keuntungan penggunaan larutan Ringer laktat pada resusitasi volume besar telah ditunjukkan pada penelitian penyakit lainnya yang menghasilkan keseimbangan elektrolit yang lebih baik serta perbaikan prognosis. Pada AP, terdapat teori keuntungan tambahan penggunaan larutan Ringer laktat untuk resusitasi yang pH nya lebih seimbang jika dibandingkan dengan normal saline. Dalam penelitian eksperimental, pH yang rendah akan mengaktifkan tripsinogen, mengakibatkan sel acinar lebih rentan terhadap trauma, dan meningkatkan keparahan AP. Walaupun kedua larutan tersebut merupakan larutan kristaloid isotonik, normal saline yang diberikan dalam jumlah besar dapat mengakibatkan terjadinya non-anion gap, asidosis metabolik hiperkloremik.
Penting untuk diketahui bahwa hidrasi agresif dini memerlukan perhatian lebih pada pasien tertentu, seperti pasien orang tua, atau pada pasien dengan riwayat penyakit jantung dan/atau ginjal untuk menghindari terjadinya komplikasi seperti overload volume, edema pulmonal, serta sindrom kompartemen abdomen. Pengukuran tekanan vena sentral melalui kateter sentral paling umum digunakan untuk menentukan status volume pasien pada keadaan tersebut. Namun, data yang ada mengindikasikan bahwa indeks volume darah intrathoraks memiliki hubungan yang lebih baik dengan indeks jantung daripada tekanan vena sentral. Oleh karena itu pengukuran indeks volume darah intrathoraks memungkinkan penilaian status volume yang lebih akurat bagi pasien yang dirawat di unit perawatan intensif. Pasien yang tidak berespon terhadap hidrasi intravena dini (dalam waktu 6-12 jam) kemungkinan tidak akan mendapatkan keuntungan dari hidrasi agresif kontinyu.
ERCP PADA PANKREATITIS AKUT
Peranan ERCP pada AP berhubungan dengan penatalaksanaan choledocholithiasis. Walaupun ERCP dapat digunakan untuk mengidentifikasi gangguan duktus pankreatikus pada pasien yang menderita AP berat, kemungkinan berakhir dengan intervensi sindrom dislokasi duktus, belum pernah ada konsensus yang menyatakan bahwa ERCP harus dilakukan secara rutin untuk tujuan tersebut.
a. PERANAN ERCP PADA PANKREATITIS AKUT
Untungnya, kebanyakan batu empedu yang menyebabkan terjadinya AP dapat dengan mudah melewati duodenum dan keluar melalui feses. Namun, pada minoritas pasien, choledocholithiasis persisten dapat menyebabkan terjadinya obstruksi duktus pankreatikus dan/atau traktus billiar, sehingga menyebabkan terjadinya AP berat dan/atau cholangitis. Pelepasan batu empedu yang menghambat traktus billiaris pasien AP dapat mengurangi risiko terjadinya komplikasi tersebut.
Telah dilakukan beberapa penelitian klinis untuk menjawab pertanyaan berikut: apakah ERCP dini (dalam waktu 24-72 jam sejak onset) pada pankreatitis billiar akut dapat mengurangi risiko progresi AP ke penyakit yang lebih berat (gagal organ dan/atau nekrosis)? Neoptolemos et al. meneliti 121 pasien yang suspek menderita pankreatitis billiar akut, yang keparahannya dinilai berdasarkan modifikasi kriteria Glasgow. Penelitian tersebut dilakukan pada pusat kesehatan tunggal di Inggris.
Pasien yang diprediksi menderita AP berat memiliki komplikasi yang lebih rendah jika mereka menjalani ERCP dalam waktu 72 jam setelah masuk ke rumah sakit (24% berbanding 61%, P < 0.05). Ketika pasien juga menderita cholangitis akut (yang jelas akan mendapatkan keuntungan dari ERCP dini) dikeluarkan dari penelitian, perbedaan tersebut tetap signifikan (15% berbanding 61%, P = 0.003). Tingkat mortalitas tidak berbeda signifikan antara kedua kelompok tersebut. Fan et al. melaporkan sebuah penelitian terhadap 195 pasien yang dicurigai menderita pankreatitis billiar, yang keparahannya dinilai berdasarkan kriteria Ranson. Pasien pada kelompok penelitian ini menjalani ERCP dalam waktu 24 jam sejak masuk ke rumah sakit, dan kelompok kontrol akan mendapatkan penanganan konservatif. Kelompok kontrol akan menjalani ERCP jika terjadi cholangitis akut. Pasien yang menjalani ERCP memiliki komplikasi yang lebih sedikit (13% berbanding 54%, P = 0.002).
Berdasarkan penelitian tersebut, masih belum jelas apakah pasien penderita AP berat tanpa adanya cholangitis akut akan mendapatkan keuntungan dari ERCP dini. Oleh karena itu, Folsch et al. melakukan sebuah penelitian multisenter terhadap ERCP pada pankreatitis billiar akut yang mengeksklusi pasien yang akan mendapatkan keuntungan, yaitu pasien dengan serum billirubin > 5 mg/dl. Oleh karena itu, pasien yang menderita cholangitis akut dan/atau obstruksi traktus billiar akan menjalani ERCP dini dan tidak dimasukkan kedalam penelitian. Penelitian ini berfokus untuk menentukan keuntungan ERCP dini untuk mencegah AP berat tanpa adanya obstruksi billiar.
Walaupun penelitian ini banyak dikritik karena adanya kekurangan pada desain penelitian dan tingkat mortalitas pasien penderita penyakit ringan yang tinggi (8% dibandingkan dengan perkiraan 1%), tidak didapatkan adanya keuntungan morbiditas dan/atau mortalitas pada pasien yang menjalani ERCP dini. Dari penelitian ini, nampak bahwa keuntungan ERCP dini hanya terlihat pada pasien AP yang mengalami komplikasi cholangitis akut dan obstruksi traktus billiar, namun tidak untuk AP berat tanpa adanya cholangitis akut.
Penelitian yang lebih baru telah mengonfirmasi bahwa ERCP dini dalam waktu 24 jam setelah masuk ke rumah sakit akan mengurangi morbiditas dan mortalitas pasien AP yang terkomplikasi dengan sepsis billiar. Dilatasi traktus billiaris tanpa adanya peningkatan billirubin dan tanda sepsis lainnya jangan sampai dibingungkan dengan diagnosis cholangitis, namun dapat mengindikasikan adanya batu pada duktus billiaris komunis. Pada pasien penderita pankreatitis billiar dengan gejala penyakit ringan, dan pada pasien yang keadaan klinisnya membaik, ERCP sebelum cholecystektomi ditunjukkan memiliki keterbatasan kegunaan dan dapat berbahaya. Pemeriksaan imaging noninvasif merupakan modalitas diagnostik pilihan bagi pasien tersebut (EUS dan /atau MRCP). Namun, tidak jelas apakah diperlukan tes lain bagi pasien yang keadaan klinisnya sudah membaik.
b. PENCEGAHAN PANKREATITIS POST-ERCP
AP masih menjadi komplikasi tersering dari ERCP. Berdasarkan sejarah, komplikasi tersebut terlihat pada 5-10% kasus dan 20-40% dari beberapa prosedur berisiko tinggi. Selama 15 tahun terakhir, risiko pankreatitis post-ERCP telah menurun sebanyak 2-4% dan risiko AP berat menurun hingga < 1/500. Secara umum, penurunan AP post-ERCP dan AP berat berhubungan dengan peningkatan pengetahuan pasien berisiko tinggi dan prosedur berisiko tinggi dimana harus dihindari ERCP dan aplikasi intervensi yang tepat untuk mencegah AP dan AP berat.
Pasien dengan hasil tes duktus pankreatikus serta tes hepar normal atau hampir normal memiliki kecenderungan yang lebih rendah untuk menderita batu duktus billiaris dan/atau patologi lainnya (striktur, tumor). Pada pasien tersebut, ERCP diagnostik telah banyak digantikan dengan EUS atau MRCP karena risiko pankreatitis post-ERCP lebih tinggi pada pasien dengan lebar duktus billiaris normal serta billirubin normal (odds ratio 3.4 untuk pankreatitis post-ERCP) jika dibandingkan dengan pasien jaundice yang mengalami dilatasi duktus billiaris komunis (odds ratio 0.2 untuk pankreatitis post-ERCP). Selain itu, MRCP dan EUS akurat sebagai diagnostik ERCP dan tidak memiliki risiko menyebabkan pankreatitis.
Bagi pasien yang menjalani ERCP terapeutik, terdapat 3 intervensi untuk mengurangi risiko terjadinya pankreatitis post-ERCP, yaitu: (i) kanulasi dengan guidewire, (ii) stent duktus pankreatikus, dan (iii) NSAID rektal. Kanulasi dengan guidewire (kanulasi duktus billiaris dan duktus pankreatikus dengan guidewire yang dimasukkan kedalam kateter) dapat mengurangi risiko pankreatitis dengan menghindari kerusakan hidrostatik terhadap pankreas yang dapat terjadi pada penggunaan zat radiokontras.
Pada sebuah penelitian terhadap 400 pasien yang diacak untuk mendapatkan kontras atau kanulasi dengan guidewire, tidak terdapat kasus AP pada kelompok guidewire jika dibandingkan dengan 8 kasus pada kelompok kontras (P < 0.001). Penelitian yang lebih baru terhadap 300 pasien yang diacak secara prospektif untuk mendapatkan kanulasi dengan guidewire yang dibandingkan dengan injeksi kontras konvensional juga menemukan adanya penurunan kejadian pankreatitis post-ERCP pada kelompok guidewire. Namun, penurunan kejadian pankreatitis post-ERCP tidak selamanya berhubungan dengan kurangnya kebutuhan precut sphincterotomy pada pasien yang menjalani kanulasi guidewire. Walaupun demikian, kanulasi guidewire jika dibandingkan dengan kanulasi kontras konvensional memiliki penurunan risiko AP post-ERCP berat.
Pemasangan stent duktus pankreatikus dapat mengurangi risiko pankreatitis berat post-ERCP pada pasien yang berisiko tinggi, seperti pada pasien yang menjalani ampullektomi, sphincter of Oddi manometer endoskopik, atau intervensi pankreatik selama ERCP. Sebuah meta-analisis pada tahun 2007 yang dipublikasikan oleh Andriulli et al. mengevaluasi 4 penelitian acak prospektif yang mencakup 268 pasien, menunjukkan bahwa pemasangan stent duktus pankreatikus menungkinkan penurunan insidens pankreatitis post-ERCP sebesar 2 kali lipat (24.1% berbanding 12%; P = 0.009; odds ratio: 0.44, 95% confidence interval; 0.24-0.81). Walaupun diperlukan penelitian lebih lanjut, stent pankreas unflanged ukuran kecil 3 French (Fr) memiliki risiko pankreatitis post-ERCP yang lebih rendah (P = 0.0043), dipasang lebih spontan (P = 0.00001), dan lebih sedikit menyebabkan kerusakan duktal pankreas (24% berbanding 80%) jika dibandingkan dengan stent lebih besar berukuran 4 Fr, 5 Fr, atau 6 Fr. Namun, pemasangan stent pankreas 3 Fr membutuhkan lebih banyak teknik karena diperlukan penggunaan guidewire yang sangat tipis (diameter 0.018 inci).
Walaupun stent duktus pankreatikus profilaksis merupakan strategi yang cost-effective untuk pencegahan pankreatitis post-ERCP bagi pasien berisiko tinggi, telah dilaporkan adanya insidens pankreatitis yang lebih berat pada pasien yang gagal dengan stenting duktus pankreatikus. Stenting duktus pankreatikus tidak selamanya dapat dilakukan, dengan laporan tingkat kegagalan bervariasi antara 4 hingga 10%. Selain itu, juga dapat terjadi komplikasi jangka panjang akibat stenting duktus pankreatikus seperti pankreatitis kronik, dan diperlukan penelitian lebih lanjut mengenai hal tersebut.
Walaupun telah diteliti berbagai intervensi farmakologis sebagai profilaksis terhadap pankreatitis post-ERCP, hasil dari penelitian tersebut sebagian besar mengecewakan. Kelompok obat yang paling menjanjikan untuk mengurangi respon inflamasi AP adalah NSAID. 2 penelitian klinis telah menunjukkan bahwa diclofenak 100 mg rektal suppositoria dapat mengurangi insidens pankreatitis post-ERCP. Selain itu, pada sebuah penelitian plasebo acak terkontrol, multicenter double-blinded terhadap 602 pasien yang menjalani ERCP berisiko tinggi menunjukkan adanya penurunan pankreatitis post-ERCP yang signifikan pada pasien yang mendapatkan indometasin rektal postprosedur. Penting untuk diketahui bahwa penelitian ini hanya mencakup pasien yang berisiko tinggi mengalami pankreatitis post-ERCP serta AP berat, yang merupakan populasi yang akan mendapatkan keuntungan terbesar.
Ketika mempertimbangkan biaya, risiko, dan potensial keuntungan yang direview dalam literatur, diclofenak rektal dan/atau indometasin harus dipertimbangkan sebelum ERCP, khususnya pada pasien berisiko tinggi. Walaupun diperlukan penelitian lebih lanjut untuk menentukan dosis optimal, saat ini layak jika kita memberikan 2 indometasin 50 mg suppositoria (total 100 mg) setelah ERCP pada pasien yang berisiko tinggi mengalami AP post-ERCP. Namun, hingga dilakukan penelitian berikutnya, pemberian NSAID rektal tidak mengganti diperlukannya stent duktus pankreatikus pada pasien berisiko tinggi yang tepat.
PERANAN ANTIBIOTIK PADA PANKREATITIS AKUT
a. KOMPLIKASI INFEKSI
Komplikasi infeksi, baik infeksi pankreas (nekrosis infeksi) atau ekstrapankreas (pneumonia, cholangitis, bakteremia, infeksi traktus urinarius, dan lain lain) merupakan penyebab utama morbiditas dan mortalitas pada pasien penderita AP. Banyak infeksi terjadi di rumah sakit dan memiliki dampak yang besar terhadap mortalitas. Demam, takikardia, takipneu, dan leukositosis akibat SIRS yang dapat terjadi pada AP dini kemungkinan tidak dapat dibedakan dengan sindrom sepsis. jika dicurigai adanya infeksi, antibiotik harus diberikan sambil menilai penyebab infeksinya. Namun, setelah kultur darah dan kultur lainnya ditemukan negatif dan tidak terdapat penyebab infeksi yang dapat diidentifikasi, maka pemberian antibiotik harus dihentikan.
b. PENCEGAHAN INFEKSI PADA NEKROSIS STERIL
Pergeseran paradigma dan kontroversi terkait penggunaan antibiotik pada AP telah berpusat pada nekrosis pankreas. Ketika dibandingkan dengan pasien yang menderita nekrosis steril, pasien yang menderita nekrosis pankreas terinfeksi memiliki tingkat mortalitas yang lebih tinggi (rata-rata 30%, rentang 14-69%). Karena alasan ini, pencegahan infeksi nekrosis pankreas sangatlah penting. Walaupun sebelumnya dianggap bahwa komplikasi infeksi terjadi pada perjalanan penyakit lanjut, sebuah review terbaru menemukan bahwa 27% dari semua kasus infeksi nekrosis terjadi dalam 14 hari pertama; dalam penelitian lain, hampir setengah dari semua infeksi terjadi dalam 7 hari setelah masuk ke rumah sakit.
Walaupun penelitian unblinded awal menunjukkan bahwa pemberian antibiotik dapat mencegah komplikasi infeksi pada pasien yang menderita nekrosis steril, penelitian selanjutnya dengan desain yang lebih baik gagal menunjukkan adanya keuntungan tersebut. Karena konsistensi nekrosis pankreas, hanya beberapa antibiotik yang dapat mempenetrasinya ketika diberikan secara intravena. Antibiotik yang dapat mempenetrasi dan digunakan dalam penelitian klinis termasuk carbapenem, kuinolon, metronidazole, dan sefalosporin dosis tinggi. Sejak tahun 1993, telah ada 11 penelitian acak prospektif dengan desain penelitian, partisipan, dan pengukuran hasil yang tepat yang mengevaluasi penggunaan antibiotik profilaksis pada AP berat. Dari meta-analisis tersebut, jumlah antibiotik yang diperlukan untuk terapi adalah 1.429 untuk 1 pasien agar dapat menghasilkan efek menguntungkan, namun diperlukan penelitian yang lebih besar untuk menentukan apakah terdapat keuntungan yang sulit tercapai. Berdasarkan literatur terkini, tidak direkomendasikan penggunaan antibiotik profilaksis untuk mencegah infeksi pada pasien yang menderita nekrosis steril (bahkan diprediksi mengalami penyakit berat).
Pencegahan infeksi jamur pada pasien tersebut juga tidak direkomendasikan. Walaupun dikatakan bahwa infeksi jamur lebih sering menyebabkan mortalitas pada AP, penelitian lebih lanjut belum mengonfirmasi temuan tersebut. Terdapat 1 penelitian klinis acak terkontrol yang menggunakan dekontaminasi usus selektif, yang menargetkan bakteri dan jamur untuk mencegah terjadinya infeksi nekrosis. Karena dalam penelitian tersebut terdapat penurunan morbiditas dan mortalitas pada pasien AP berat yang menjalani dekontaminasi selektif, diperlukan penelitian lebih lanjut pada area ini. Terakhir, probiotik tidak boleh diberikan pada AP berat. Walaupun penelitian sebelumnya menunjukkan adanya keuntungan, sebuah penelitian klinis acak terkontrol yang dilakukan dengan baik menunjukkan adanya peningkatan mortalitas. Kurangnya keuntungan tersebut juga telah ditunjukkan dalam sebuah meta-analisis terbaru.
c. NEKROSIS TERINFEKSI
Daripada mencegah infeksi, saat ini peranan antibiotik pada pasien yang menderita nekrosis AP adalah untuk menangani nekrosis yang terinfeksi. Konsep bahwa nekrosis pankreas yang terinfeksi memerlukan debridemen operatif juga telah mendapat penolakan dari berbagai laporan dan serial kasus yang menunjukkan bahwa antibiotik saja dapat menyebabkan terjadinya resolusi infeksi, dan pada pasien tertentu dapat menghindari operasi. Garg et al. melaporkan 47/80 pasien penderita nekrosis terinfeksi selama 10 tahun yang berhasil diterapi secara konservatif dengan antibiotik saja.
Mortalitas pada kelompok konservatif tersebut sebesar 23% jika dibandingkan dengan 54% pada kelompok operatif. Kelompok yang sama mempublikasikan sebuah meta-analisis terhadap 8 penelitian yang mencakup 409 pasien penderita nekrosis terinfeksi, dimana 324 berhasil ditangani dengan antibiotik saja. Rata-rata, 64% pasien penderita nekrosis terinfeksi dalam meta-analisis ini dapat ditangani dengan terapi antibiotik konservatif dengan tingkat mortalitas sebesar 12%, dan hanya 26% yang menjalani operasi. Oleh karena itu, sekelompok pasien nekrosis terinfeksi yang stabil dapat ditangani dengan antibiotik saja tanpa membutuhkan drainase perkutaneus. Namun, yang harus diperhatikan adalah bahwa pasien tersebut memerlukan supervisi yang ketat dan harus dipertimbangkan nekrostomi perkutaneus atau endoskopik jika keadaan klinis pasien tidak membaik atau makin memburuk.
PERANAN CT FNA
Teknik computed tomography untuk mengarahkan aspirasi jarum halus (CT FNA) telah terbukti aman, efektif, dan akurat dalam membedakan nekrosis terinfeksi dan steril. Karena pasien penderita nekrosis terinfeksi dan nekrosis steril nampak sama-sama mengalami leukositosis, demam, dan kegagalan organ, maka tidak mungkin untuk membedakan keadaan tersebut tanpa melakukan aspirasi jarum. Dulunya, antibiotik paling bagus digunakan pada infeksi pankreas atau ekstrapankreas, dan oleh karena itu kita harus mempertimbangkan CT FNA ketika mencurigai suatu infeksi. Penilaian pewarnaan gram seringkali dapat menentukan diagnosis. Namun, kita harus berhati-hati memulai terapi antibiotik sambil menunggu konfirmasi mikrobiologis. Jika laporan hasil kultur negatif, maka pemberian antibiotik dapat dihentikan.
Terdapat beberapa kontroversi mengenai apakah CT FNA penting bagi semua pasien (Gambar 1). Pada kebanyakan pasien, CT FNA tidak akan mempengaruhi penatalaksanaan. Peningkatan penggunaan penatalaksanaan konservatif serta drainase minimal invasif telah menurunkan penggunaan FNA untuk mendiagnosis nekrosis terinfeksi. Banyak pasien yang menderita nekrosis steril atau infeksi dapat membaik secara cepat atau menjadi tidak stabil, dan keputusan intervensi melalui rute minimal invasif tidak akan dipengaruhi oleh hasil aspirasi. Sebuah konferensi konsensus menyatakan bahwa FNA hanya digunakan pada keadaan tertentu dimana tidak terdapat respon klinis terhadap antibiotik, seperti ketika dicurigai adanya infeksi jamur.
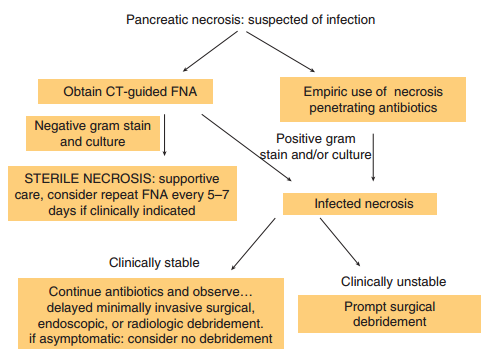
Gambar 1. Penatalaksanaan nekrosis pankreas jika dicurigai adanya infeksi. Kita harus mempertimbangkan adanya nekrosis yang terinfeksi pada pasien penderita nekrosis pankreas atau ekstrapankreas yang mengalami perburukan keadaan atau gagal membaik setelah 7-10 hari rawat inap. Pada pasien tersebut, harus dilakukan (i) computed tomography-guided fine needle aspiraton (CT FNA) untuk pewarnaan gram dan kultur untuk mengarahkan terapi antibiotik yang sesuai, atau (ii) pemberian antibiotik empirik tanpa penggunaan CT FNA. Pada pasien yang menderita nekrosis terinfeksi, antibiotik yang dapat mempenetrasi nekrosis pankreas dapat berguna untuk menunda intervensi, sehingga mengurangi morbiditas serta mortalitas. Pada pasien infeksi nekrosis stabil, terapi operatif, radiologis, dan/atau drainase endoskopik harus ditunda selama 4 minggu untuk memungkinkan terbentuknya dinding disekitar area nekrosis (walled-off pancreatic necrosis).
NUTRISI PADA PANKREATITIS AKUT
NUTRISI PADA PANKREATITIS AKUT RINGAN
Dulunya, walaupun tanpa data klinis, pasien yang menderita AP dipertahankan tetap NPO (nothing by mouth) untuk mengistirahatkan pankreas. Kebanyakan pedoman terdahulu merekomendasikan NPO hingga terdapat resolusi nyeri dan beberapa menyarankan menunggu normalisasi enzim pankreas atau bahkan bukti imaging resolusi inflamasi sebelum melanjutkan makanan oral. Kebutuhan untuk mengistirahatkan pankreas hingga resolusi komplit AP tidak dipraktekkan lagi. Asumsi lama bahwa pankreas yang mengalami inflamasi butuh istirahat panjang dengan berpuasa tidak didukung oleh hasil pemeriksaan laboratorium dan observasi klinis. Penelitian klinis dan eksperimental menunjukkan bahwa istirahat usus dihubungkan dengan kejadian atrofi mukosa usus dan peningkatan komplikasi infeksi karena translokasi bakteri dari usus. Beberapa penelitian telah menunjukkan bahwa pasien yang diberikan makanan oral pada AP dini memilik lama perawatan rumah sakit yang lebih singkat, penurunan komplikasi infeksi, penurunan morbiditas, dan penurunan mortalitas.
Pada AP ringan, intake oral biasanya cepat dikembalikan dan tidak diperlukan intervensi nutrisi. Walaupun penentuan waktu pemberian makan masih kontroversial, penelitian terbaru telah menunjukkan keamanan pemberian makanan oral secara langsung bagi pasien penderita AP ringan. Selain itu, diet padat rendah lemak ditunjukkan lebih aman jika dibandingkan dengan diet cairan jernih, karena memberikan lebih banyak kalori. Hampir sama, pada penelitian acak lainnya, pemberian makanan oral dengan diet lunak juga lebih aman jika dibandingkan dengan diet cairan jernih dan dapat memperpendek lama perawatan di rumah sakit. Berdasarkan penelitian tersebut, makanan oral yang diberikan pada AP ringan tidak harus didahului oleh diet cairan jernih dan ditingkatkan secara bertahap, namun dapat dimulai sebagai diet lunak rendah lemak, rendah residu jika keadaan pasien sudah mulai membaik.
Nutrisi parenteral total harus dihindari bagi pasien yang menderita AP ringan dan berat. Telah ada beberapa penelitian acak yang menunjukkan bahwa nutrisi parenteral total berhubungan dengan infeksi dan komplikasi lainnya. Karena makanan enteral menjaga barrier mukosa usus, mencegah terjadinya gangguan, dan mencegah translokasi bakteri yang dapat bersarang di nekrosis pankreas, sehingga nutrisi enteral dapat mencegah nekrosis menjadi terinfeksi. Sebuah meta-analisis terbaru menjelaskan 8 penelitian klinis acak terkontrol yang melibatkan 381 pasien menemukan adanya penurunan komplikasi infeksi, kegagalan organ, serta mortalitas pada pasien penderita AP berat yang diberikan nutrisi enteral jika dibandingkan dengan nutrisi parenteral total. Walaupun diperlukan penelitian lebih lanjut, lebih dipilih infus kontinyu dibanding pemberian siklik atau bolus.
Walaupun penggunaan rute nasojejunal dulunya lebih dipilih untuk menghindari fase stimulasi gaster, nutrisi enteral melalui nasogastrik nampaknya juga aman. Sebuah review sistematik yang menjelaskan 92 pasien dari 4 penelitian mengenai pemberian makanan melalui nasogastric tube (NGT) menemukan bahwa pemberian makanan melalui NGT aman dan dapat ditoleransi dengan baik oleh pasien yang diprediksi menderita AP berat. Telah ada beberapa laporan bahwa pemberian makanan melalui NGT akan sedikit meningkatkan risiko terjadinya aspirasi. Karena alasan tersebut, pasien penderita AP yang mendapatkan nutrisi enteral harus ditempatkan pada posisi yang lebih berdiri / tegak dan diwaspadai terjadinya aspirasi.
Walaupun diperlukan penelitian lebih lanjut, evaluasi “residu”, volume yang didapatkan di lambung, kemungkinan tidak akan berguna. Jika dibandingkan dengan pemberian makanan melalui nasojejunal, pemasangan NGT jauh lebih mudah, yang merupakan hal yang penting pada AP, khususnya pada keadaan perawatan intensif. Pemasangan nasojejunal tube memerlukan intervensi radiologi atau endoskopi dan oleh karena itu dapat menjadi mahal. Karena alasan tersebut, pemberian makanan melalui NGT lebih dipilih. Saat ini sedang dilakukan sebuah penelitian multicenter besar yang disponsori oleh National Institutes of Health (NIH) untuk menilai apakah pemberian makanan melalui NGT atau nasojejunal yang lebih dipilih pada pasien tersebut, karena terdapat beberapa bukti eksperimental dan bukti penelitian pada manusia yang menunjukkan superoritas pemberian makanan melalui distal jejunal pada AP.
PERANAN OPERASI PADA AP
a. CHOLESYSTECTOMY
Pada pasien yang menderita pankreatitis batu empedu ringan, cholecyctectomy harus dilakukan selama periode rawat inap. Literatur yang ada saat ini, termasuk dari 8 penelitian kohort dan 1 penelitian acak yang menjelaskan 998 pasien yang telah atau belum menjalani cholecyctectomy untuk pankreatitis billiar, 95 (18%) masuk kembali ke rumah sakit karena kejadian billiar rekuren dalam waktu 90 hari setelah dipulangkan (0% berbanding 18%, P < 0.00001), termasuk pankreatitis billiar rekuren (n = 43, 8%). Beberapa kasus tersebut ditemukan dalam keadaan berat. Berdasarkan pengalaman tersebut, ada kebutuhan cholecyctectomy dini selama waktu rawat inap yang sama, jika serangan tersebut bersifat ringan.
Pasien yang menderita AP berat, khususnya dengan nekrosis pankreas, akan memerlukan pembuatan keputusan kompleks antara ahli bedah dan gastroenterologist. Pada pasien tersebut, cholecyctectomy umumnya ditunda hingga (i) waktu diakhir rawat inap yang panjang, (ii) sebagai bagian dari penatalaksanaan nekrosis pankreas jika ada, atau (iii) setelah pasien dipulangkan. Pedoman terdahulu merekomendasikan cholecyctectomy setelah 2 kali serangan IAP, dengan preasumsi bahwa banyak kasus tersebut dapat terjadi karena mikrolithiasis. Namun, sebuah penelitian berbasis populasi menemukan bahwa cholecyctectomy yang dilakukan untuk serangan AP rekuren tanpa batu/endapan pada ultrasound, dan tanpa elevasi hasil tes hepar yang signifikan selama serangan AP berhubungan dengan rekurensi AP > 50%.
Pada mayoritas pasien yang menderita pankreatitis akibat batu empedu, batu pada duktus billiaris komunis akan keluar ke duodenum. ERCP rutin tidak diperlukan kecuali ada kecurigaan tinggi adanya batu duktus billiaris komunis persisten, yang termanifestasi sebagai peningkatan bilirubin. Pasien yang menderita AP ringan dengan bilirubin normal dapat menjalani cholecyctectomy laparoskopik dengan cholangiografi intraoperatif, dan semua batu duktus billiaris yang tersisa dapat ditangani dengan ERCP postoperatif atau intraoperatif. Pada pasien yang berisiko rendah hingga moderat, MRCP atau EUS dapat digunakan pada saat preoperatif, namun penggunaan MRCP rutin tidak diperlukan. Pada pasien dengan AP ringan yang tidak dapat menjalani operasi, misalnya pada orang tua yang sangat rentan dan/atau pada pasien dengan penyakit komorbid berat, sphincterotomi biliar saja dapat menjadi cara yang efektif untuk mengurangi serangan AP lanjutan, walaupun serangan cholesistitis masih dapat terjadi.
b. DEBRIDEMEN NEKROSIS
Dahulu, nekrosromi / debridemen terbuka merupakan terapi pilihan bagi nekrosis terinfeksi dan nekrosis steril simptomatik. Beberapa dekade yang lalu, pasien yang menderita nekrosis steril akan menjalani debridemen dini yang mengakibatkan peningkatan mortalitas. Karena alasan tersebut, debridemen dini terbuka untuk nekrosis steril sudah tidak digunakan lagi. Namun, direkomendasikan penggunaan debridemen pada nekrosis steril jika terjadi obstruksi gaster penyerta dan/atau terdapat obstruksi duktus billiaris. Pada pasien dengan nekrosis yang terinfeksi, kepercayaan yang salah adalah bahwa mortalitas nekrosis yang terinfeksi hampir 100% jika debridemennya tidak dilakukan segera. Pada sebuah review retrospektif terhadap 53 pasien penderita nekrosis terinfeksi yang diterapi secara operatif (waktu median hingga dilakukannya operasi adalah selama 28 hari) tingkat mortalitas menurun hingga 22% ketika necrosectomi nekrosisnya ditunda. Setelah mereview 11 penelitian yang mencakup 1136 pasien, peneliti menemukan bahwa penundaan nekrosektomi pada pasien stabil yang diterapi dengan antibiotik saja hingga 30 hari setelah masuk ke rumah sakit dihubungkan dengan penurunan tingkat mortalitas.
Konsep bahwa nekrosis pankreas yang terinfeksi memerlukan debridemen operasi segera juga telah dibantah oleh beberapa laporan dan serial kasus yang menunjukkan bahwa aantibiotik saja dapat memungkinkan resolusi infeksi, dan pada pasien tertentu, dapat menghindari dilakukannya operasi. Pada sebuah laporan terhadap 28 pasien yang diberikan antibiotik untuk penatalaksanaan nekrosis pankreas terinfeksi, 16 pasien berhasil menghindari operasi. Terdapat 2 kematian pada pasien yang menjalani operasi, dan 2 kematian pada kelompok yang ditangani dengan antibiotik saja. Oleh karena itu, pada laporan ini lebih dari setengah pasien berhasil ditangani dengan antibiotik saja dan tingkat mortalitas baik pada kelompok operasi dan kelompok non-operasi sama. Konsep bahwa operasi urgen diperlukan pada pasien yang mengalami infeksi nekrosis sudah tidak digunakan lagi. Nekrosis pankreatik dan/atau ekstrapankreatik asimptomatik tidak memerlukan intervensi, berapapun ukuran, lokasi, dan ekstensinya. Kemungkinan besar akan sembuh sendiri seiring waktu, bahkan pada beberapa kasus nekrosis yang telah terinfeksi.
Walaupun pasien dengan nekrosis terinfeksi yang keadaannya tidak stabil harus menjalani debridemen urgen, konsensus yang ada saat ini menyatakan bahwa penatalaksanaan awal nekrosis terinfeksi bagi pasien yang keadan klinisnya stabil adalah pemberian antibiotik sebelum intervensi untuk memungkinkan penurunan reaksi inflamasi. Jika pasien tetap sakit dan nekrosis yang terinfeksi belum sembuh, direkomendasikan melakukan necrosectomi minimal invasif dengan endoskopik, radiologis, video-assisted retroperitoneal, pendekatan laparoskopik, atau kombinasi, atau dengan operasi terbuka setelah nekrosis mengalami walled-off.
c. PENATALAKSANAAN NEKROSIS PANKREAS MINIMAL INVASIF
Pendekatan nekrosektomi pankreas minimal invasif termasuk operasi laparoskopik baik dengan pendekatan dari anterior atau peritoneal, perkutaneus, drainase kateter atau debridemen dengan bantuan radiologi, debridemen retroperitonela kiri dengan video-assisted atau small incision-based, dan endoskopi telah menjadi standar perawatan. Drainase perkutaneus tanpa nekrosektomi merupakan metode minimal invasif yang paling banyak digunakan untuk penatalaksanaan penumpukan cairan yang menjadi komplikasi AP necrotizing. Tingkat kesuksesan rata-rata untuk menghindari operasi terbuka mencapai ~50%. Selain itu, beberapa serial penelitian besar telah melaporkan tingkat keberhasilan yang sama antara drainase penumpukan cairan nekrosis endoskopik dan/atau direct endoscopic necrosectomy. Kadang-kadang modalitas tersebut dapat dikombinasikan secara bersamaan atau berurutan, misalnya mengombinasikan metode perkutaneus dengan metode endoskopik. Baru-baru ini, sebuah penelitian dari Belanda yang menggunakan pendekatan step-up (drainase kateter perkutaneus yang dilanjutkan dengan debridemen retroperitoneal video-assisted) menunjukkan superioritas pendekatan step-up yang ditunjukkan dengan tingkat morbiditas yang rendah (tingkat kegagalan organ multiple dan komplikasi operasi yang lebih rendah) serta biaya yang lebih rendah jika dibandingkan dengan nekrosektomi operatif terbuka.
Walaupun pedoman-pedoman tersebut tidak mendiskusikan berbagai macam metode debridemen atau perbandingan efektifitas metode-metode tersebut, karena keterbatasan data yang tersedia dan fokus review ini, penting untuk melalukan beberapa generalisasi. Tanpa mempertimbangkan metode yang digunakan, pendekatan minimal invasif membutuhkan keadaan nekrosis pankreas yang lebih teratur. Pada perjalanan penyakit dini (dalam waktu 7-10 hari pertama) nekrosis pankreas bersifat padat difus dan/atau massa inflamatorik semipadat, setelah ~ 4 minggu akan terbentuk dinding fibrous disekeliling nekrosis sehingga dapat dengan mudah diangkat dengan operasi terbuka dan laparoskopik, drainase kateter radiologis perkutan, dan/atau drainase endoskopik.
Saat ini, sebuah konsensus multidisiplin mendukung metode minimal invasif dibandingkan dengan operasi terbuka untuk penatalaksanaan nekrosis pankreas. Sebuah penelitian acak terkontrol terbaru dengan jelas menunjukkan superioritas debridemen endoskopik dibandingkan dengan operasi. Walaupun sudah ada kemajuan dan perkembangan dalam bidang operasi, radiologis, dan teknik endoskopi, harus ditekankan bahwa kebanyakan pasien yang menderita nekrosis pankreas steril, dan pasien tertentu yang menderita nekrosis terinfeksi, keadaan klinis mereka akan membaik sampai titik dimana tidak diperlukan lagi intervensi.
Penatalaksanaan pasien yang menderita nekrosis pankreas harus terindividualisasi, membutuhkan pertimbangan dari semua data yang ada (klinis, radiologis, laboratorium) dan menggunakan ekspertise yang ada. Rujukan dini ke pusat kesehatan terspesialisasi merupakan hal yang paling penting, karena penundaan intervensi dengan dukungan suportif yang maksimal serta penggunaan pendekatan minimal invasif ditunjukkan dapat mengurangi morbiditas serta mortalitas.
Pankreatitis akut (AP) merupakan salah satu penyakit traktus gastrointestinal yang paling banyak terjadi, menyebabkan terjadinya beban emosional, fisik, dan finansial yang berat pada manusia. Di Amerika Serikat pada tahun 2009, AP merupakan diagnosis gastroenterologi yang paling umum dengan biaya perawatan sebesar 2.6 milliar dolar. Penelitian terbaru menunjukkan bahwa insidens AP bervariasi antara 4.9 hingga 73.4 kasus per 100.000 orang di seluruh dunia. Didapatkan adanya peningkatan insidens AP tahunan pada beberapa penelitian. Data review epidemiologis dari tahun 1988 hingga tahun 2003 dari National Hospital Discharge Survey menunjukkan bahwa kasus yang masuk ke rumah sakit akibat AP meningkat dari 40 kasus per 100.000 pada tahun 1988 menjadi 70 kasus per 100.000 pada tahun 2002. Walaupun tingkat fatalitas kasus AP terus menurun, tingkat mortalitas populasi rata-rata akibat AP masih belum berubah.

Ada perubahan penting mengenai definisi dan klasifikasi AP sejak diperkenalkannya klasifikasi Atlanta pada tahun 1992. Selama beberapa dekade terakhir, telah diketahui beberapa batasan yang memunculkan revisi konsensus dari kelompok kerja dan internet. Sekarang telah diidentifikasi adanya 2 fase AP : (i) fase dini (dalam waktu 1 minggu) yang dikarakteristikkan dengan sindrom respon inflamasi sistemik (SIRS) dan/atau kegagalan organ; dan (ii) fase lanjut (> 1 minggu) yang dikarakteristikkan dengan adanya komplikasi lokal. Penting untuk mengetahui adanya kegagalan organ untuk menentukan keparahan penyakit.
Komplikasi lokal didefinisikan sebagai adanya penumpukan cairan peripankreatik, nekrosis pankreas dan peripankreatik (steril atau terinfeksi), pseudokista, dan nekrosis walled-off (steril atau terinfeksi). Nekrosis ekstrapankreas terisolasi juga dimasukkan kedalam istilah necrotizing pancreatisis; walaupun prognosis seperti gagal organ persisten, nekrosis yang terinfeksi, dan mortalitas penyakit tersebut seringkali sama jika dibandingkan dengan pankreatitis interstisial, komplikasi tersebut lebih umum terlihat pada pasien yang mengalami nekrosis parenkim pankreatik.
Sekarang telah dibuat grading keparahan intermediate ketiga, yaitu AP sedang berat, yang dikarakteristikkan dengan adanya komplikasi lokal tanpa adanya gagal organ persisten. Pasien yang menderita AP sedang berat mungkin mengalami kegagalan organ sementara yang berlangsung selama < 48 jam. AP sedang berat juga dapat memperberat penyakit komorbid penyerta, tetapi dihubungkan dengan tingkat mortalitas yang rendah. AP berat sekarang didefinisikan sebagai adanya gagal organ persisten (didefinisikan berdasarkan modified Marshall Score).
Tabel 1. Sistem GRADE mengenai kualitas bukti dan kekuatan rekomendasi
| TINGGI | Penelitian lebih lanjut kemungkinan tidak akan mengubah pendapat kami mengenai efek yang diestimasikan terjadi |
|---|---|
| MODERAT | Penelitian lebih lanjut kemungkinan akan memiliki dampak penting terhadap pendapat kami mengenai efek yang diestimasikan terjadi dan dapat mengubah estimasi tersebut |
| RENDAH | Penelitian lebih lanjut sangat mungkin memiliki dampak penting terhadap pendapat kami mengenai efek yang diestimasikan terjadi dan kemungkinan akan mengubah estimasi tersebut |
| SANGAT RENDAH | Semua efek yang diestimasikan masih tidak pasti |
Dilakukan pencaharian pada MEDLINE melalui interface OVID dengan menggunakan istilah MeSH “pankreatitis akut” yang terbatas pada penelitian klinis, review, pedoman, dan meta-analisis dari tahun 1966 hingga tahun 2012 tanpa adanya batasan bahasa, dan juga dilakukan review penelitian klinis serta review peneliti untuk mempersiapkan jurnal ini. Sistem GRADE digunakan untuk menilai kekuatan rekomendasi dan kualitas bukti yang ada. Penjelasan mengenai kualitas bukti dan kekuatan rekomendasi ditunjukkan dalam Tabel 1. Setiap bagian jurnal menunjukkan rekomendasi utama terkait topik bagian tersebut, diikuti dengan ringkasan bukti pendukungnya. Ringkasan rekomendasi terdapat dalam Tabel 2.
DIAGNOSIS
| Rekomendasi 1. Diagnosis AP paling sering ditegakkan dengan adanya 2 dari 3 kriteria berikut : (i) nyeri abdomen yang konsisten dengan penyakit, (ii) serum amilase dan/atau lipase 3 kali lebih tinggi dari nilai batas normal, dan/atau (iii) penemuan karakteristik dari imaging abdominal (rekomendasi kuat, kualitas bukti moderat). 2. Contrast-enhanced computed tomography (CECT) dan/atau magnetic resonance imaging (MRI) pankreas harusnya hanya digunakan bagi pasien yang diagnosisnya tidak jelas atau keadaan klinisnya tidak membaik dalam waktu 48-72 jam pertama setelah masuk ke rumah sakit atau untuk mengevaluasi adanya komplikasi (rekomendasi kuat, kualitas bukti rendah). |
| Rekomendasi 1. Diagnosis AP paling sering ditegakkan dengan adanya 2 dari 3 kriteria berikut : (i) nyeri abdomen yang konsisten dengan penyakit, (ii) serum amilase dan/atau lipase 3 kali lebih tinggi dari nilai batas normal, dan/atau (iii) penemuan karakteristik dari imaging abdominal (rekomendasi kuat, kualitas bukti moderat). 2. Contrast-enhanced computed tomography (CECT) dan/atau magnetic resonance imaging (MRI) pankreas harusnya hanya digunakan bagi pasien yang diagnosisnya tidak jelas atau keadaan klinisnya tidak membaik dalam waktu 48-72 jam pertama setelah masuk ke rumah sakit atau untuk mengevaluasi adanya komplikasi (rekomendasi kuat, kualitas bukti rendah). |
Pasien penderita AP umumnya datang dengan keluhan nyeri epigastrium atau nyeri pada kuadran kiri atas. Nyerinya biasanya dijelaskan bersifat tetap dengan penjalaran ke belakang, dada, atau pinggang, tetapi penjelasan tersebut tidak spesifik. Intensitas nyeri biasanya berat, tetapi dapat bervariasi. Intensitas dan lokasi nyeri tidak berhubungan dengan keparahan penyakit. Nyeri yang dijelaskan bersifat tumpul, kolik, atau terletak antara regio abdomen bawah yang tidak sesuai dengan AP dan mengarah ke etiologi lainnya. Imaging abdomen dapat membantu untuk menentukan diagnosis AP pada pasien dengan gejala klinis atipikal.
b. DIAGNOSIS : PARAMETER LABORATORIUM
Karena keterbatasan sensitifitas, spesifitas, nilai prediksi positif dan negatif, maka serum amilase saja tidak dapat digunakan untuk mendiagnosis AP dengan tepat dan lebih dipilih menggunakan serum lipase. Serum amilase pada pasien AP umumnya meningkat dalam waktu beberapa jam setelah gejala dan kembali ke nilai normal dalam waktu 3-5 hari; namun, pada 1/5 pasien yang masuk ke rumah sakit, nilai serum amilase tersebut tetap dalam batas normal. Jika dibandingkan dengan lipase, serum amilase lebih cepat kembali ke nilai batas normal. Konsentrasi serum amilase dapat normal pada AP yang diakibatkan oleh alkohol dan hipertrigliseridemia. Konsentrasi serum amilase dapat tinggi walaupun tidak adanya penyakit AP pada keadaan makroamilasemia (sebuah sindrom yang dikarakteristikkan dengan pembentukan kompleks molekul besar antara amilase dan immunoglobulin abnormal), pada pasien dengan penurunan laju filtrasi glomerulus, pada penyakit kelenjar ludah, dan pada penyakit abdomen ekstrapankreas yang berhubungan dengan inflamasi, termasuk appendisitis akut, cholecystitis, obstruksi atau iskemik pada usus, ulkus peptikum, dan penyakit ginekologis.
Serum lipase sifatnya lebih spesifik dan kadarnya tetap meningkat lebih lama daripada amilase setelah munculnya gejala penyakit. Walaupun adanya rekomendasi dari peneliti dan pedoman penatalaksanaan AP sebelumnya yang menekankan pada keuntungan penggunaan serum lipase, juga terdapat masalah mengenai nilai prediksi pada populasi tertentu, termasuk adanya makrolipasemia. Lipase juga ditemukan meningkat pada berbagai penyakit nonpankreas seperti penyakit ginjal, appendisitis, cholecystitis, dan lain sebagainya. Selain itu, pada pasien diabetes dengan kadar lipase rata-rata yang lebih tinggi, dibutuhkan nilai ambang batas 3-5 kali lipat lebih tinggi jika dibandingkan dengan pasien non-diabetik.
Sebuah konferensi konsensus dari Jepang untuk menentukan nilai “batas” amilase dan lipase tidak dapat mencapai kesepakatan mengenai nilai ambang batas normal yang tepat. Assay dari kebanyakan enzim pankreas lainnya telah dinilai selama 15 tahun terakhir, tetapi belum ada yang menunjukkan nilai diagnostik yang lebih baik daripada serum amilase dan lipase. Walaupun kebanyakan penelitian menyatakan kriteria diagnostik dengan nilai 3-5 kali lipat dari nilai batas normal, dokter harus tetap mempertimbangkan keadaan klinis pasien ketika memeriksa peningkatan kadar amilase dan lipase. Ketika terjadi keraguan mengenai diagnosis AP, direkomendasikan menggunakan imaging abdominal seperti CECT.
| Tabel 2. Ringkasan Rekomendasi Tatalaksana Pankreatitis Akut | |
|---|---|
| Diagnosis | |
| 1 | Diagnosis AP paling sering ditegakkan dengan adanya 2 dari 3 kriteria berikut : (i) nyeri abdomen yang konsisten dengan penyakit, (ii) serum amilase dan/atau lipase 3 kali lebih tinggi dari nilai batas normal, dan/atau (iii) penemuan karakteristik dari imaging abdominal (rekomendasi kuat, kualitas bukti moderat) |
| 2 | Contrast-enhanced computed tomography (CECT) dan/atau magnetic resonance imaging (MRI) pankreas harusnya hanya digunakan pada pasien yang diagnosisnya tidak jelas atau keadaan klinisnya tidak membaik dalam waktu 48-72 jam pertama setelah masuk ke rumah sakit atau untuk mengevaluasi adanya komplikasi (rekomendasi kuat, kualitas bukti rendah) |
| Etiologi | |
| 3 | USG transabdominal dapat dilakukan pada semua pasien yang menderita AP (rekomendasi kuat, kualitas bukti rendah) |
| 4 | Pada keadaan tidak adanya batu empedu dan/atau riwayat konsumsi alkohol yang signifikan, harus diperiksa serum trigliserida dan mempertimbangkan etiologi tersebut jika > 1.000 mg/dL (rekomendasi kondisional, kualitas bukti moderat) |
| 5 | Pada pasien yang berusia > 40 tahun, dapat dipertimbangkan diagnosis tumor pankreas sebagai kemungkinan penyebab AP (rekomendasi kondisional, kualitas bukti rendah) |
| 6 | Pemeriksaan endoskopik untuk etiologi yang sulit ditentukan pada pasien penderita AP harus dibatasi, karena perbandingan risiko dan keuntungan pemeriksaan pada pasien tersebut masih tidak jelas (rekomendasi kondisional, kualitas bukti rendah) |
| 7 | Pasien penderita AP idopatik (IAP) harus dirujuk ke pusat pelayanan ahli (rekomendasi kondisional, kualitas bukti rendah) |
| 8 | Dapat dipertimbangkan melakukan tes genetik pada pasien berusia muda (< 30 tahun) jika tidak ada penyebab yang jelas dan terdapat riwayat penyakit pankreas dalam keluarga (rekomendasi kondisional, kualitas bukti rendah) |
| Penilaian awal dan penentuan risiko | |
| 9 | Status hemodinamik harus langsung dinilai setelah pasien masuk ke rumah sakit dan langkah-langkah resusitatif harus segera dimulai jika diperlukan (rekomendasi kuat, kualitas bukti moderat) |
| 10 | Harus dilakukan penilaian risiko untuk membagi pasien menjadi kategori risiko tinggi atau risiko rendah untuk membantu triase, seperti dimasukkan ke perawatan intensif (rekomendasi kondisional, kualitas bukti rendah hingga moderat) |
| 11 | Pasien yang mengalami gagal organ harus dimasukkan ke unit perawatan intensif atau perawatan intermediate jika memungkinkan (rekomendasi kuat, kualitas bukti rendah) |
| Penatalaksanaan awal | |
| 12 | Hidrasi agresif, didefinisikan sebagai pemberian cairan kristaloid isotonik sebanyak 250-500 ml per jam, harus diberikan pada semua pasien kecuali terdapat faktor komorbid kardiovaskular, ginjal, atau faktor komorbid lainnya (rekomendasi kuat, kualitas bukti moderat) |
| 13 | Pada pasien dengan penurunan volume berat yang termanifestasi sebagai hipotensi dan takikardi, mungkin dibutuhkan penggantian cairan yang lebih cepat (bolus) (rekomendasi kondisional, kualitas bukti moderat) |
| 14 | Larutan Ringer Lactat merupakan cairan kristaloid isotonik pengganti pilihan utama (rekomendasi kondisional, kualitas bukti moderat) |
| 15 | Kebutuhan cairan harus dinilai ulang dengan interval sering dalam waktu 6 jam setelah masuk ke rumah sakit dan selama 24-48 jam berikutnya. Tujuan dari hidrasi agresif adalah harus dapat menurunkan BUN (rekomendasi kuat, kualitas bukti moderat) |
| ERCP pada pankreatitis akut | |
| 16 | Pasien penderita AP yang disertai dengan cholangitis akut harus menjalani endoscopic retrograde cholangiopancreatography (ERCP) dalam waktu 24 jam setelah masuk ke rumah sakit (rekomendasi kuat, kualitas bukti moderat) |
| 17 | ERCP tidak dibutuhkan pada kebanyakan pasien yang menderita pankreatitis batu empedu yang tidak memiliki tanda-tanda klinis atau laboratorium bahwa sedang terjadi obstruksi biliar (rekomendasi kuat, kualitas bukti rendah) |
| 18 | Jika tidak terdapat cholangitis dan/atau jaundice, lebih dipilih menggunakan MRCP atau USG endoskopik (EUS) daripada ERCP untuk skreening choledocholithiasis jika sangat dicurigai (rekomendasi kondisional, kualitas bukti rendah) |
| 19 | Stent duktus pankreatikus dan/atau suppositoria rektal obat anti-inflamasi nonsteroid (NSAID) postprosedur harus diberikan untuk mengurangi risiko pankreatitis berat post-ERCP pada pasien berisiko tinggi (rekomendasi kondisional, kualitas bukti moderat) |
| Peranan antibiotik pada pankreatitis akut | |
| 20 | Antibiotik harus diberikan untuk infeksi ekstrapankreas seperti cholangitis, infeksi akibat kateter, bakteremia, infeksi traktus urinarius, pneumonia (rekomendasi kuat, kualitas bukti tinggi) |
| 21 | Tidak direkomendasikan penggunaan antibiotik profilaksis rutin pada pasien penderita pankreatitis akut berat (rekomendasi kuat, kualitas bukti moderat) |
| 22 | Tidak direkomendasikan penggunaan antibiotik pada pasien penderita nekrosis steril untuk mencegah timbulnya nekrosis yang terinfeksi (rekomendasi kuat, kualitas bukti moderat) |
| 23 | Harus dianggap telah terjadi nekrosis yang terinfeksi pada pasien penderita nekrosis pankreas atau ekstrapankreas yang mengalami penurunan keadaan klinis atau gagal sembuh setelah 7-10 hari perawatan di rumah sakit. Pada pasien tersebut, harus diberikan (i) aspirasi jarum halus (FNA) dengan bantuan CT untuk pewarnaan Gram dan kultur untuk mengarahkan penggunaan antibiotik yang tepat atau (ii) penggunaan antibiotik empirik tanpa CT FNA (rekomendasi kuat, kualitas bukti rendah) |
| 24 | Pada pasien dengan nekrosis yang terinfeksi, antibiotik yang dapat mempenetrasi nekrosis pankreas seperti carbapenem, kuinolon, dan metronidazole, dapat berguna untuk menunda atau kadang-kadang betul-betul menghindari intervensi sehingga menurunkan morbiditas serta mortalitas (rekomendasi kondisional, kualitas bukti rendah) |
| 25 | Tidak direkomendasikan pemberian obat-obatan antijamur secara rutin bersamaan dengan antibiotik profilaksis atau antibiotik terapeutik (rekomendasi kondisional, kualitas bukti rendah) |
| Nutrisi pada pankreatitis akut | |
| 26 | Pada AP ringan, pemberian makanan oral dapat langsung dimulai jika tidak ada mual dan muntah, dan nyeri abdomen telah berkurang (rekomendasi kondisional, kualitas bukti moderat) |
| 27 | Pada AP ringan, dimulainya pemberian makanan dengan diet padat rendah lemak nampaknya sama amannya dengan diet cairan jernih (rekomendasi kondisional, kualitas bukti moderat) |
| 28 | Pada AP berat, direkomendasikan pemberian nutrisi enteral untuk mencegah komplikasi infeksi. Nutrisi parenteral harus dihindari kecuali rute enteral tidak tersedia, tidak dapat ditoleransi, atau tidak memenuhi kebutuhan kalorinya (rekomendasi kuat, kualitas bukti tinggi) |
| 29 | Pemberian makanan enteral melalui pipa nasogastrik dan nasojejunal memiliki efektifitas dan keamanan yang sama (rekomendasi kuat, kualitas bukti moderat) |
| Peranan operasi pada pankreatitis akut | |
| 30 | Pada pasien penderita AP ringan yang memiliki batu empedu pada kantung empedunya, harus dilakukan cholecystectomy sebelum pasien dipulangkan untuk mencegah rekurensi AP (rekomendasi kuat, kualitas bukti moderat) |
| 31 | Pada pasien penderia necrotizing biliary AP, untuk mencegah infeksi, maka cholecystectomy ditunda hingga inflamasi aktif mereda dan penumpukan cairan berkurang atau stabil (rekomendasi kuat, kualitas bukti moderat) |
| 32 | Adanya pseudokista dan nekrosis pankreas dan/atau ekstrapankreas asimptomatik tidak membutuhkan intervensi berapapun ukurannya, lokasi, dan/atau ekstensinya (rekomendasi kuat, kualitas bukti moderat) |
| 33 | Pada pasien stabil dengan nekrosis yang terinfeksi, drainase operatif, radiologis, dan/atau endoskopik harus ditunda, dipilih selama lebih dari 4 minggu, untuk memungkinkan terjadinya pengenceran isi dan terbentuknya dinding fibrosis disekitar area nekrosis (walled-off necrosis) (rekomendasi kuat, kualitas bukti rendah) |
| 34 | Pada pasien simptomatik dengan nekrosis yang terinfeksi, lebih dipilih menggunaan metode necrostomy minimal invasif daripada open necrostomy (rekomendasi kuat, kualitas bukti rendah) |
DIAGNOSIS : IMAGING ABDOMEN
Imaging abdomen berguna untuk mendiagnosis adanya AP. CECT memberikan sensitifitas dan spesifitas sebesar lebih dari 90% untuk mendiagnosis AP. Tidak diperlukan penggunaan CECT secara rutin pada pasien AP karena pada kebanyakan pasien diagnosisnya sudah jelas dan kebanyakan memiliki gejala yang ringan dan tidak terkomplikasi. Namun, pada pasien yang gagal membaik setelah 48-72 jam (misalnya nyeri persisten, demam, mual, tidak dapat memulai pemberian makanan secara oral), direkomendasikan imaging dengan CECT atau MRI untuk menilai adanya komplikasi lokal seperti nekrosis pankreas.
Computed tomography (CT) dan MRI memiliki hasil yang sama untuk penilaian awal AP. MRI, dengan menambahkan magnetic resonance cholangiopancreatography (MRCP) memiliki keuntungan untuk mendeteksi choledocholithiasis hingga yang berdiameter 3 mm dan gangguan pada duktus pankreatikus sambil memberikan imaging kualitas tinggi untuk tujuan diagnostik dan/atau penentuan keparahan. MRI berguna pada pasien yang alergi terhadap kontras dan menderita insufisiensi ginjal, dimana T-2 weighted images tanpa kontras gadolinium dapat mendiagnosis adanya nekrosis pankreas.
ETIOLOGI
| Rekomendasi 1. USG transabdominal dapat dilakukan pada semua pasien yang menderita AP (rekomendasi kuat, kualitas bukti rendah). 2. Pada keadaan tidak adanya batu empedu dan/atau riwayat konsumsi alkohol yang signifikan, harus diperiksa serum trigliserida dan mempertimbangkan etiologi tersebut jika > 1.000 mg/dL (rekomendasi kondisional, kualitas bukti moderat). 3. Pada pasien yang berusia > 40 tahun, dapat dipertimbangkan diagnosis tumor pankreas sebagai kemungkinan penyebab AP (rekomendasi kondisional, kualitas bukti rendah). 4. Pemeriksaan endoskopik untuk etiologi yang sulit ditentukan pada pasien penderita AP harus dibatasi, karena perbandingan risiko dan keuntungan pemeriksaan pada pasien tersebut masih tidak jelas (rekomendasi kondisional, kualitas bukti rendah). 5. Pasien penderita AP idopatik (IAP) harus dirujuk ke pusat pelayanan ahli (rekomendasi kondisional, kualitas bukti rendah). 6. Dapat dipertimbangkan melakukan tes genetik pada pasien berusia muda (< 30 tahun) jika tidak ada penyebab yang jelas dan terdapat riwayat penyakit pankreas dalam keluarga (rekomendasi kondisional, kualitas bukti rendah). |
Etiologi AP pada kebanyakan pasien dapat ditegakkan dengan mudah. Penyebab AP yang paling sering adalah batu empedu (40-70%) dan konsumsi alkohol (25-35%). Karena tingginya prevalensi dan pentingnya pencegahan penyakit rekuren, USG abdomen untuk menilai cholelithiasis harus dilakukan pada semua pasien yang menderita AP. Identifikasi adanya batu empedu sebagai etiologi harus dilanjutkan dengan cholecystectomy untuk mencegah serangan rekuren dan potensi terjadinya sepsis billiar. Pankreatitis akibat batu empedu seringkali merupakan serangan akut dan sembuh setelah batunya diangkat atau keluar secara spontan.
Pankreatitis akibat alkohol seringkali bermanifestasi dalam kumpulan gejala, mulai dari episode AP dengan ciri yang khas hingga perubahan kronik irreversibel tanpa gejala. Diagnosisnya belum boleh ditegakkan kecuali seseorang memiliki riwayat konsumsi alkohol berat selama 5 tahun. Konsumsi alkohol “berat” umumnya dianggap sebagai konsumsi sebanyak > 50 g per hari, namun seringkali dapat lebih tinggi. AP yang nyata secara klinis terjadi pada < 5% peminum alkohol berat; oleh karena itu, kemungkinan ada faktor lainnya yang menyebabkan individu tersebut sensitif terhadap efek alkohol, seperti faktor genetik dan penggunaan tembakau.
b. PENYEBAB PANKREATITIS AKUT LAINNYA
Pada keadaan tidak adanya konsumsi alkohol atau batu empedu, kita harus berhati-hati ketika menentukan kemungkinan etiologi AP akibat zat-zat atau keadaan lainnya. Obat-obatan, zat-zat infeksius, dan penyebab metabolik seperti hiperkalsemia dan hiperparatiroidisme merupakan penyebab yang jarang terjadi, seringkali salah didiagnosis sebagai penyebab AP. Walaupun beberapa obat-obatan seperti 6-mercaptopurine, azathioprine, dan DDI (2’,3’-dideoxyinosine) dapat menyebabkan terjadinya AP, ada keterbatasan data yang mendukung bahwa obat-obatan tersebutlah yang merupakan penyebabnya. Hipertrigliseridemia primer dan sekunder dapat menyebabkan terjadinya AP; namun, penyebab tersebut hanya terjadi pada 1-4% kasus. Serum trigliserida harus meningkat hingga diatas 1.000 mg/dl agar dapat dianggap sebagai penyebab AP. Serum lactescent (susu) telah didapatkan pada sebanyak 20% pasien AP, dan oleh karena itu kadar trigliserida puasa harus dievaluasi ulang 1 bulan setelah keluar dari rumah sakit jika dicurigai terdapat hipertrigliseridemia.
Walaupun kebanyakan tidak berhubungan, adanya massa jinak atau maligna yang mengobstruksi pankreas dapat mengakibatkan terjadinya AP. Diestimasikan bahwa sekitar 5-14% pasien yang menderita tumor pankreatobilliar jinak atau ganas juga menderita IAP. Dahulu adenokarsinoma pankreas dianggap sebagai penyakit pada orang tua. Namun, pasien berusia 40 tahunan – dan kadang-kadang pada pasien yang lebih muda – datang dengan diagnosis kanker pankreas. Penyakit tersebut harus dipikirkan pada semua pasien yang berusia > 40 tahun yang menderita pankreatitis idiopatik, khususnya pada mereka dengan perjalanan penyakit yang lama atau rekuren. Oleh karena itu, dibutuhkan pemeriksaan CT scan kontras atau MRI pada pasien tersebut. Pemeriksaan yang lebih ekstensif termasuk USG endoskopik (EUS) dan/atau MRCP dapat langsung dibutuhkan atau setelah episode IAP rekuren.
c. PANKREATITIS IDIOPATIK (IAP)
IAP didefinisikan sebagai pankreatitis tanpa adanya etiologi yang diketahui setelah pemeriksaan laboratorium awal (termasuk kadar lemak dan kalsium) serta tes imaging (USG transabdominal dan CT scan pada pasien yang memerlukan). Pada beberapa pasien etiologinya kemungkinan dapat ditemukan, namun pada sebagian lainnya tidak didapatkan adanya penyebab definitif. Pasien penderita IAP harus diperiksa pada pusat pelayanan kesehatan yang berfokus pada penyakit pankreas, yang memiliki pelayanan endoskopi lanjut serta memiliki pendekatan multidisiplin terkombinasi.
Anomali anatomi dan fisiologi pankreas terjadi pada sekitar 10-15% populasi, termasuk divisum pankreas dan disfungsi spinchter of Oddi. Masih kontroversial apakah gangguan tersebut saja sudah dapat menyebabkan terjadinya AP. Kemungkinan terdapat kombinasi faktor penyebab, termasuk faktor anatomi dan genetik, yang menjadi predisposisi terjadinya AP pada individu yang rentan. Terapi endoskopik yang berfokus pada penanganan divisum pankreas dan/atau disfungsi spinchter of Oddi memiliki risiko memicu terjadinya AP secara signifikan dan harus dilakukan hanya pada unit perawatan terspesialisasi.
Makin banyak diketahui mengenai peranan defek genetik seperti mutasi tripsinogen kationik, SPINK, atau mutasi CFTR sebagai penyebab AP. Selain itu, defek genetk tersebut juga dapat meningkatkan risiko AP pada pasien yang menderita anomali anatomis seperti divisum pankreas. Namun, peranan tes genetik pada AP masih belum ditentukan, tapi dapat berguna pada pasien dengan lebih dari 1 anggota keluarga yang menderita penyakit pankreas. Individu penderita IAP dengan riwayat keluarga menderita penyakit pankreas harus dirujuk untuk mendapatkan konseling genetik formal.
PENILAIAN AWAL DAN PENENTUAN RISIKO
| Rekomendasi 1. Status hemodinamik harus langsung dinilai setelah pasien masuk ke rumah sakit dan langkah-langkah resusitatif harus segera dimulai jika diperlukan (rekomendasi kuat, kualitas bukti moderat). 2. Harus dilakukan penilaian risiko untuk membagi pasien menjadi kategori risiko tinggi atau risiko rendah untuk membantu triase, seperti pada keadaan dimasukkan ke perawatan intensif (rekomendasi kondisional, kualitas bukti rendah hingga moderat). 3. Pasien yang mengalami gagal organ harus dimasukkan ke unit perawatan intensif atau perawatan intermediate jika memungkinkan (rekomendasi kuat, kualitas bukti rendah). |
a. Definisi Pankreatitis Akut Berat
Kebanyakan episode AP adalah ringan dan sembuh sendiri, hanya membutuhkan rawat inap singkat. Pankreatitis akut ringan didefinisikan sebagai tidak adanya kegagalan organ dan/atau nekrosis pankreas. 48 jam setelah masuk ke rumah sakit, pasien tersebut biasanya telah membaik dan bisa mulai makan. Pada pasien dengan penyakit berat, diketahui ada 2 fase AP : dini (dalam waktu 1 minggu) dan lanjut. Komplikasi lokal seperti penumpukan cairan peripankreas dan nekrosis pankreas serta peripankreas (steril atau terinfeksi). Kebanyakan pasien yang menderita penyakit berat masuk ke UGD tanpa adanya kegagalan organ atau nekrosis pankreas; sayangnya, hal tersebut mengakibatkan banyaknya kegagalan penatalaksanaan klinis penyakit. Kegagalan tersebut termasuk gagal memberikan hidrasi yang adekuat, gagal mendiagnosis dan menangani cholangitis, serta gagal menangani kegagalan organ dini. Karena alasan tersebut, penting bagi para dokter untuk mengetahui pentingnya tidak salah mendiagnosis bahwa pasien menderita AP ringan dalam waktu 48 jam setelah masuk ke rumah sakit.
Pankreatitis akut berat terjadi pada sekitar 15-20% pasien. AP berat didefinisikan sebagai adanya gagal organ persisten (tidak berhasil sembuh dalam waktu 48 jam) dan/atau kematian. Dahulu, adanya kegagalan organ, komplikasi lokal akibat pankreatitis seperti nekrosis pankreas juga dianggap sebagai penyakit berat. Namun, komplikasi lokal tersebut (termasuk nekrosis pankreas dengan atau tanpa kegagalan organ sementara) didefinisikan sebagai AP sedang berat (lihat Tabel 3). Pankreatitis akut sedang berat dicirikan dengan adanya gagal organ sementara atau komplikasi lokal atau sistemik pada keadaan tidak adanya kegagalan organ persisten. Contoh pasien yang menderita pankreatitis akut sedang berat adalah pasien yang mengalami penumpukan cairan peripankreas dan nyeri abdomen lama, leukositosis serta demam yang menyebabkan pasien tetap dirawat di rumah sakit selama 7-10 hari. Pada keadaan tidak adanya gagal organ persisten, mortalitas pada pasien dengan keadaan tersebut dianggap sebagai pankreatitis akut yang kurang berat. Jika terjadi gagal organ persisten pada pasien penderita necrotizing pancreatitis, maka hal tersebut akan dianggap sebagai penyakit berat.
Gagal organ sebelumnya dianggap sebagai adanya syok (tekanan darah sistolik < 90 mmHg), insufisiensi pulmonal (PaO2 < 60 mmHg), gagal ginjal (kreatinin > 2 mg/dl setelah rehidrasi), dan/atau perdarahan gastrointestinal (kehilangan darah > 500 ml / 24 jam). Revised Atlanta Criteria saat ini mendefinisikan gagal organ sebagai adanya skor 2 atau lebih dari salah satu sistem organ dengan menggunakan sistem skoring modified Marshall. Peneliti menganggap bahwa daripada menghitung skor Marshall (yang mungkin terlalu kompleks untuk dokter yang sibuk), lebih berguna menggunakan definisi lama dari Atlanta. Dibutuhkan penelitian lebih lanjut untuk memvalidasi kebutuhan penggunaan skor Marshall.
Nekrosis pankreas didefinisikan sebagai area parenkim pankreas nonviabel difus atau lokal sebesar > 3 cm atau > 30% dari pankreas. Nekrosis pankreas dapat bersifat steril atau terinfeksi (didiskusikan dibawah ini). Pada keadaan tidak adanya nekrosis pankreas, pada penyakit ringan edema pankreas didefinisikan sebagai pankreatitis interstisial. Walaupun ada beberapa hubungan antara infeksi, nekrosis pankreas, lama perawatan di rumah sakit, dan gagal organ, baik pasien yang menderita nekrosis steril atau nekrosis yang terinfeksi dapat mengalami gagal organ. Adanya infeksi dalam nekrosis kemungkinan tidak akan meningkatkan kecenderungan terjadinya gagal organ sekarang dan nanti. Pasien penderita nekrosis steril dapat menderita gagal organ dan nampak sama sakitnya dengan pasien yang menderita nekrosis yang terinfeksi. Gagal organ persisten sekarang didefinisikan berdasarkan skor Modified Marshall.
Nekrosis ekstrapankreas terisolir juga dimasukkan kedalam istilah necrotizing pancreatitis. Keadaan ini yang awalnya dianggap sebagai penemuan anatomis nonspesifik tanpa adanya signifikansi klinis, mulai diketahui secara lebih baik dan dihubungkan dengan efek samping seperti kegagalan organ dan gagal organ persisten, tetapi prognosis tersebut jarang terjadi. Nekrosis ekstrapankreas lebih sering didapatkan pada saat operasi daripada teridentifikasi pada saat pemeriksaan imaging. Walaupun kebanyakan ahli radiologi dapat dengan mudah mengidentifikasi adanya nekrosis parenkim pankreas, pada keadaan tidak adanya intervensi operatif, nekrosis ekstrapankreas jarang didapatkan.
Tabel 3. Definisi keparahan pada pankreatitis akut : perbandingan kriteria Atlanta dan revisi terbaru
| Kriteria Atlanta (1993) | Revisi Atlanta (2013) |
|---|---|
| Pankreatitis Akut Ringan | Pankreatitis Akut Ringan |
| Tidak ada gagal organ Tidak ada komplikasi lokal |
Tidak ada gagal organ Tidak ada komplikasi lokal |
| Pankreatitis Akut Berat | Pankreatitis Akut Sedang-Berat |
| Ada komplikasi lokal dan atau Ada gagal organ Perdarahan gastrointestinal (>500 cc/24jam) Syok dengan SBP ≤ 90 mmHg PaO2 ≤ 60% Kreatinin ≥ 2 mg/dl |
Ada komplikasi lokal dan atau Ada gagal organ sementara (<48 jam) |
| Pankreatitis Akut Berat | |
| Gagal organ persisten (>48 jam)* | |
| GI, gastrointestinal; SBP, tekanan darah sistolik.* Gagal organ persisten sekarang didefinisikan berdasarkan skor Modified Marshall | |
Kebanyakan dokter tidak dapat memprediksi pasien mana yang akan mengalami penyakit berat. Sistem skoring keparahan penyakit semuanya tidak praktis, umumnya membutuhkan 48 jam agar dapat akurat, dan ketika skor tersebut menunjukkan adanya penyakit berat, kondisi pasien sudah jelas walaupun tanpa menggunakan skor tersebut. Sistem skoring yang baru seperti BISAP belum ditunjukkan lebih akurat daripada sistem skoring lainnya. Secara umum, sistem skoring spesifik untuk AP memiliki keterbatasan penggunaan, karena hanya memberikan sedikit informasi tambahan bagi para dokter untuk mengevaluasi pasien dan dapat menghambat pemberian penatalaksanaan yang tepat.
Walaupun tes laboratorium seperti hematokrit dan nitrogen urea darah (BUN) dapat membantu dokter, tidak ada tes laboratorium praktis yang tersedia atau secara akurat dapat memprediksi keparahan pada pasien penderita AP. Bahkan reaktan fase akut seperti C-reative protein (CRP), penanda inflamasi yang paling banyak diperiksa pada AP, tidak praktis karena membutuhkan waktu 72 jam agar dapat akurat. Imaging dengan CT dan/atau MRI tidak dapat digunakan untuk menentukan derajat keparahan pada AP onset dini, karena nekrosis biasanya belum ada pada saat pasien masuk dan dapat terjadi setelah 24-48 jam kemudian. Oleh karena itu, pada keadaan tidak adanya tes yang tersedia untuk menentukan keparahan, penting untuk melakukan pemeriksaan dengan seksama untuk menilai tanda-tanda kehilangan cairan dini, syok hipovolemik, serta gejala-gejala yang mengarah ke disfungsi organ.
Tabel 4. Penemuan klinis yang berhubungan dengan penilaian risiko penyakit awal yang berat
| Karakteristik Pasien |
|---|
| Usia > 55 tahun |
| Obesitas (BMI > 30 kg/m2) |
| Perubahan status mental |
| Penyakit komorbid |
Sindrom respon inflamasi sistemik (SIRS) ditandai dengan adanya > 2 kriteria berikut :
|
Pemeriksaan laboratorium :
|
Pemeriksaan Radiologi :
|
| BMI, indeks massa tubuh; BUN, nitrogen urea darah; HCT, hematokrit; WBC, sel darah putih.* Adanya gagal organ dan/atau nekrosis pankreas menunjukkan pankreatitis akut berat |
Selama fase awal penyakit (dalam waktu 1 minggu pertama), kematian dapat terjadi karena perkembangan, persistensi, dan sifat progresif dari disfungsi organ. Perkembangan gagal organ nampaknya berhubungan dengan perkembangan dan persistensi SIRS. Reversal dan gagal organ dini ditunjukkan penting untuk mencegah morbiditas dan mortalitas pada pasien penderita AP. Walaupun adanya SIRS selama 24 jam pertama memiliki sensitifitas yang tinggi untuk memprediksi gagal organ dan mortalitas, adanya SIRS tidak spesifik untuk penyakit berat (41%). Kurangnya spesifitas tersebut adalah karena fakta bahwa adanya SIRS tidak sepenting persistensinya. Karena alasan tersebut, pasien penderita SIRS persisten, khususnya yang mengalami takipneu dan/atau takikardi harus dimasukkan kedalam unit perawatan intensif atau sejenisnya untuk mendapatkan hidrasi intravena agresif dan pengawasan ketat.
PENATALAKSANAAN AWAL
| Rekomendasi 1. Hidrasi agresif, didefinisikan sebagai pemberian cairan kristaloid isotonik sebanyak 250-500 ml per jam, harus diberikan pada semua pasien kecuali terdapat faktor komorbid kardiovaskular, ginjal, atau faktor komorbid lainnya (rekomendasi kuat, kualitas bukti moderat). 2. Pada pasien dengan penurunan volume berat yang termanifestasi sebagai hipotensi dan takikardi, mungkin dibutuhkan penggantian cairan yang lebih cepat (bolus) (rekomendasi kondisional, kualitas bukti moderat). 3. Larutan Ringer Lactat merupakan cairan kristaloid isotonik pengganti pilihan utama (rekomendasi kondisional, kualitas bukti moderat). 4. Kebutuhan cairan harus dinilai ulang dengan interval sering dalam waktu 6 jam setelah masuk ke rumah sakit dan selama 24-48 jam berikutnya. Tujuan dari hidrasi agresif adalah harus dapat menurunkan BUN (rekomendasi kuat, kualitas bukti moderat). |
Walaupun terdapat banyak penelitian acak, belum ada pengobatan yang ditunjukkan efektif untuk menangani AP. Namun, telah dijelaskan sebuah intervensi yang efektif : hidrasi intravena agresif dini. Rekomendasi terkait hidrasi agresif tersebut didasarkan pada opini para ahli, eksperimen di laboratorium, bukti klinis tidak langsung, penelitian epidemiologis, dan penelitian klinis retrospektif serta prospektif.
Rasionalitas hidrasi agresif dini pada AP berasal dari observasi hipovolemia yang sering terjadi karena beberapa faktor yang terjadi pada pasien penderita AP, termasuk muntah, penurunan intake oral, third spacing cairan, peningkatan laju respirasi, dan diaforesis. Selain itu, peneliti juga berhipotesis bahwa kombinasi efek mikroangiopati dan edema pada pankreas yang terinflamasi akan menurunkan tekanan darah, menyebabkan terjadinya peningkatan kematian selular, nekrosis, dan melepaskan enzim pankreas yang mengaktivasi serangkaian proses. Inflamasi juga meningkatkan permeabilitas vaskular, menyebabkan terjadinya peningkatan kehilangan cairan pada third space, dan perburukan hipoperfusi pankreas yang menyebabkan peningkatan nekrosis parenkim pankreas serta kematian sel. Resusitasi cairan intravena agresif dini menyediakan dukungan mikro- dan makrosirkulatorik untuk mencegah komplikasi berat seperti nekrosis pankreas.
Walaupun ada keterbatasan data prospektif yang menyatakan bahwa hidrasi intravena agresif dapat dimonitor dan/atau dipandu oleh penanda laboratorium, telah direkomendasikan penggunaan hematokrit BUN, dan kreatinin sebagai penanda utama keberhasilan hidrasi. Walaupun belum ada rekomendasi yang kuat mengenai jumlah pastinya, kita harus menekankan tujuannya yaitu untuk menurunkan hematokrit (menunjukkan hemodilusi) dan BUN (peningkatan perfusi ginjal) serta menjaga kreatinin normal selama rawat inap hari pertama.
Walaupun beberapa penelitian pada manusia telah menunjukkan dengan jelas adanya keuntungan hidrasi agresif, penelitian lainnya menyatakan bahwa hidrasi agresif berhubungan dengan peningkatan morbiditas serta mortalitas. Perbedaan hasil penelitian tersebut dapat dijelaskan dengan adanya perbedaan desain penelitian. Walaupun penelitian tersebut memunculkan kekhawatiran mengenai penggunaan hidrasi agresif kontinyu selama lebih dari 48 jam, peranan hidrasi dini (dalam waktu 6-12 jam pertama) tidak dinilai dalam penelitian negatif tersebut. Selain itu, penelitian negatif tersebut mencakup pasien yang lebih sakit yang memerlukan volume hidrasi lebih besar pada saat 48 jam. Penelitian AP pada manusia yang berfokus pada laju awal hidrasi dini selama waktu terapi (dalam 24 jam pertama) menunjukkan adanya penurunan morbiditas serta mortalitas. Walaupun volume total hidrasi pada saat 48 jam setelah masuk rumah sakit hanya memiliki sedikit atau bahkan tidak berdampak terhadap prognosis pasien, hidrasi intravena agresif dini selama 12-24 jam pertama yang disertai dengan monitoring ketat merupakan hal yang sangat penting.
Pada penelitian acak prospektif yang didesain dengan baik, hidrasi dengan larutan Ringer laktat nampaknya lebih menguntungkan, mengakibatkan lebih sedikit pasien yang menderita SIRS jika dibandingkan dengan pasien yang mendapatkan larutan saline normal (0.9%). Keuntungan penggunaan larutan Ringer laktat pada resusitasi volume besar telah ditunjukkan pada penelitian penyakit lainnya yang menghasilkan keseimbangan elektrolit yang lebih baik serta perbaikan prognosis. Pada AP, terdapat teori keuntungan tambahan penggunaan larutan Ringer laktat untuk resusitasi yang pH nya lebih seimbang jika dibandingkan dengan normal saline. Dalam penelitian eksperimental, pH yang rendah akan mengaktifkan tripsinogen, mengakibatkan sel acinar lebih rentan terhadap trauma, dan meningkatkan keparahan AP. Walaupun kedua larutan tersebut merupakan larutan kristaloid isotonik, normal saline yang diberikan dalam jumlah besar dapat mengakibatkan terjadinya non-anion gap, asidosis metabolik hiperkloremik.
Penting untuk diketahui bahwa hidrasi agresif dini memerlukan perhatian lebih pada pasien tertentu, seperti pasien orang tua, atau pada pasien dengan riwayat penyakit jantung dan/atau ginjal untuk menghindari terjadinya komplikasi seperti overload volume, edema pulmonal, serta sindrom kompartemen abdomen. Pengukuran tekanan vena sentral melalui kateter sentral paling umum digunakan untuk menentukan status volume pasien pada keadaan tersebut. Namun, data yang ada mengindikasikan bahwa indeks volume darah intrathoraks memiliki hubungan yang lebih baik dengan indeks jantung daripada tekanan vena sentral. Oleh karena itu pengukuran indeks volume darah intrathoraks memungkinkan penilaian status volume yang lebih akurat bagi pasien yang dirawat di unit perawatan intensif. Pasien yang tidak berespon terhadap hidrasi intravena dini (dalam waktu 6-12 jam) kemungkinan tidak akan mendapatkan keuntungan dari hidrasi agresif kontinyu.
ERCP PADA PANKREATITIS AKUT
Peranan ERCP pada AP berhubungan dengan penatalaksanaan choledocholithiasis. Walaupun ERCP dapat digunakan untuk mengidentifikasi gangguan duktus pankreatikus pada pasien yang menderita AP berat, kemungkinan berakhir dengan intervensi sindrom dislokasi duktus, belum pernah ada konsensus yang menyatakan bahwa ERCP harus dilakukan secara rutin untuk tujuan tersebut.
| Rekomendasi 1. Pasien penderita AP yang disertai dengan cholangitis akut harus menjalani endoscopic retrograde cholangiopancreatography (ERCP) dalam waktu 24 jam setelah masuk ke rumah sakit (rekomendasi kuat, kualitas bukti moderat) 2. ERCP tidak dibutuhkan pada kebanyakan pasien yang menderita pankreatitis batu empedu yang tidak memiliki tanda-tanda klinis atau laboratorium bahwa sedang terjadi obstruksi biliar (rekomendasi kuat, kualitas bukti rendah) 3. Jika tidak terdapat cholangitis dan/atau jaundice, lebih dipilih menggunakan MRCP atau USG endoskopik (EUS) daripada ERCP untuk skreening choledocholithiasis jika sangat dicurigai (rekomendasi kondisional, kualitas bukti rendah) 4. Stent duktus pankreatikus dan/atau suppositoria rektal obat anti-inflamasi nonsteroid (NSAID) postprosedur harus diberikan untuk mengurangi risiko pankreatitis berat post-ERCP pada pasien berisiko tinggi (rekomendasi kondisional, kualitas bukti moderat) |
Untungnya, kebanyakan batu empedu yang menyebabkan terjadinya AP dapat dengan mudah melewati duodenum dan keluar melalui feses. Namun, pada minoritas pasien, choledocholithiasis persisten dapat menyebabkan terjadinya obstruksi duktus pankreatikus dan/atau traktus billiar, sehingga menyebabkan terjadinya AP berat dan/atau cholangitis. Pelepasan batu empedu yang menghambat traktus billiaris pasien AP dapat mengurangi risiko terjadinya komplikasi tersebut.
Telah dilakukan beberapa penelitian klinis untuk menjawab pertanyaan berikut: apakah ERCP dini (dalam waktu 24-72 jam sejak onset) pada pankreatitis billiar akut dapat mengurangi risiko progresi AP ke penyakit yang lebih berat (gagal organ dan/atau nekrosis)? Neoptolemos et al. meneliti 121 pasien yang suspek menderita pankreatitis billiar akut, yang keparahannya dinilai berdasarkan modifikasi kriteria Glasgow. Penelitian tersebut dilakukan pada pusat kesehatan tunggal di Inggris.
Pasien yang diprediksi menderita AP berat memiliki komplikasi yang lebih rendah jika mereka menjalani ERCP dalam waktu 72 jam setelah masuk ke rumah sakit (24% berbanding 61%, P < 0.05). Ketika pasien juga menderita cholangitis akut (yang jelas akan mendapatkan keuntungan dari ERCP dini) dikeluarkan dari penelitian, perbedaan tersebut tetap signifikan (15% berbanding 61%, P = 0.003). Tingkat mortalitas tidak berbeda signifikan antara kedua kelompok tersebut. Fan et al. melaporkan sebuah penelitian terhadap 195 pasien yang dicurigai menderita pankreatitis billiar, yang keparahannya dinilai berdasarkan kriteria Ranson. Pasien pada kelompok penelitian ini menjalani ERCP dalam waktu 24 jam sejak masuk ke rumah sakit, dan kelompok kontrol akan mendapatkan penanganan konservatif. Kelompok kontrol akan menjalani ERCP jika terjadi cholangitis akut. Pasien yang menjalani ERCP memiliki komplikasi yang lebih sedikit (13% berbanding 54%, P = 0.002).
Berdasarkan penelitian tersebut, masih belum jelas apakah pasien penderita AP berat tanpa adanya cholangitis akut akan mendapatkan keuntungan dari ERCP dini. Oleh karena itu, Folsch et al. melakukan sebuah penelitian multisenter terhadap ERCP pada pankreatitis billiar akut yang mengeksklusi pasien yang akan mendapatkan keuntungan, yaitu pasien dengan serum billirubin > 5 mg/dl. Oleh karena itu, pasien yang menderita cholangitis akut dan/atau obstruksi traktus billiar akan menjalani ERCP dini dan tidak dimasukkan kedalam penelitian. Penelitian ini berfokus untuk menentukan keuntungan ERCP dini untuk mencegah AP berat tanpa adanya obstruksi billiar.
Walaupun penelitian ini banyak dikritik karena adanya kekurangan pada desain penelitian dan tingkat mortalitas pasien penderita penyakit ringan yang tinggi (8% dibandingkan dengan perkiraan 1%), tidak didapatkan adanya keuntungan morbiditas dan/atau mortalitas pada pasien yang menjalani ERCP dini. Dari penelitian ini, nampak bahwa keuntungan ERCP dini hanya terlihat pada pasien AP yang mengalami komplikasi cholangitis akut dan obstruksi traktus billiar, namun tidak untuk AP berat tanpa adanya cholangitis akut.
Penelitian yang lebih baru telah mengonfirmasi bahwa ERCP dini dalam waktu 24 jam setelah masuk ke rumah sakit akan mengurangi morbiditas dan mortalitas pasien AP yang terkomplikasi dengan sepsis billiar. Dilatasi traktus billiaris tanpa adanya peningkatan billirubin dan tanda sepsis lainnya jangan sampai dibingungkan dengan diagnosis cholangitis, namun dapat mengindikasikan adanya batu pada duktus billiaris komunis. Pada pasien penderita pankreatitis billiar dengan gejala penyakit ringan, dan pada pasien yang keadaan klinisnya membaik, ERCP sebelum cholecystektomi ditunjukkan memiliki keterbatasan kegunaan dan dapat berbahaya. Pemeriksaan imaging noninvasif merupakan modalitas diagnostik pilihan bagi pasien tersebut (EUS dan /atau MRCP). Namun, tidak jelas apakah diperlukan tes lain bagi pasien yang keadaan klinisnya sudah membaik.
b. PENCEGAHAN PANKREATITIS POST-ERCP
AP masih menjadi komplikasi tersering dari ERCP. Berdasarkan sejarah, komplikasi tersebut terlihat pada 5-10% kasus dan 20-40% dari beberapa prosedur berisiko tinggi. Selama 15 tahun terakhir, risiko pankreatitis post-ERCP telah menurun sebanyak 2-4% dan risiko AP berat menurun hingga < 1/500. Secara umum, penurunan AP post-ERCP dan AP berat berhubungan dengan peningkatan pengetahuan pasien berisiko tinggi dan prosedur berisiko tinggi dimana harus dihindari ERCP dan aplikasi intervensi yang tepat untuk mencegah AP dan AP berat.
Pasien dengan hasil tes duktus pankreatikus serta tes hepar normal atau hampir normal memiliki kecenderungan yang lebih rendah untuk menderita batu duktus billiaris dan/atau patologi lainnya (striktur, tumor). Pada pasien tersebut, ERCP diagnostik telah banyak digantikan dengan EUS atau MRCP karena risiko pankreatitis post-ERCP lebih tinggi pada pasien dengan lebar duktus billiaris normal serta billirubin normal (odds ratio 3.4 untuk pankreatitis post-ERCP) jika dibandingkan dengan pasien jaundice yang mengalami dilatasi duktus billiaris komunis (odds ratio 0.2 untuk pankreatitis post-ERCP). Selain itu, MRCP dan EUS akurat sebagai diagnostik ERCP dan tidak memiliki risiko menyebabkan pankreatitis.
Bagi pasien yang menjalani ERCP terapeutik, terdapat 3 intervensi untuk mengurangi risiko terjadinya pankreatitis post-ERCP, yaitu: (i) kanulasi dengan guidewire, (ii) stent duktus pankreatikus, dan (iii) NSAID rektal. Kanulasi dengan guidewire (kanulasi duktus billiaris dan duktus pankreatikus dengan guidewire yang dimasukkan kedalam kateter) dapat mengurangi risiko pankreatitis dengan menghindari kerusakan hidrostatik terhadap pankreas yang dapat terjadi pada penggunaan zat radiokontras.
Pada sebuah penelitian terhadap 400 pasien yang diacak untuk mendapatkan kontras atau kanulasi dengan guidewire, tidak terdapat kasus AP pada kelompok guidewire jika dibandingkan dengan 8 kasus pada kelompok kontras (P < 0.001). Penelitian yang lebih baru terhadap 300 pasien yang diacak secara prospektif untuk mendapatkan kanulasi dengan guidewire yang dibandingkan dengan injeksi kontras konvensional juga menemukan adanya penurunan kejadian pankreatitis post-ERCP pada kelompok guidewire. Namun, penurunan kejadian pankreatitis post-ERCP tidak selamanya berhubungan dengan kurangnya kebutuhan precut sphincterotomy pada pasien yang menjalani kanulasi guidewire. Walaupun demikian, kanulasi guidewire jika dibandingkan dengan kanulasi kontras konvensional memiliki penurunan risiko AP post-ERCP berat.
Pemasangan stent duktus pankreatikus dapat mengurangi risiko pankreatitis berat post-ERCP pada pasien yang berisiko tinggi, seperti pada pasien yang menjalani ampullektomi, sphincter of Oddi manometer endoskopik, atau intervensi pankreatik selama ERCP. Sebuah meta-analisis pada tahun 2007 yang dipublikasikan oleh Andriulli et al. mengevaluasi 4 penelitian acak prospektif yang mencakup 268 pasien, menunjukkan bahwa pemasangan stent duktus pankreatikus menungkinkan penurunan insidens pankreatitis post-ERCP sebesar 2 kali lipat (24.1% berbanding 12%; P = 0.009; odds ratio: 0.44, 95% confidence interval; 0.24-0.81). Walaupun diperlukan penelitian lebih lanjut, stent pankreas unflanged ukuran kecil 3 French (Fr) memiliki risiko pankreatitis post-ERCP yang lebih rendah (P = 0.0043), dipasang lebih spontan (P = 0.00001), dan lebih sedikit menyebabkan kerusakan duktal pankreas (24% berbanding 80%) jika dibandingkan dengan stent lebih besar berukuran 4 Fr, 5 Fr, atau 6 Fr. Namun, pemasangan stent pankreas 3 Fr membutuhkan lebih banyak teknik karena diperlukan penggunaan guidewire yang sangat tipis (diameter 0.018 inci).
Walaupun stent duktus pankreatikus profilaksis merupakan strategi yang cost-effective untuk pencegahan pankreatitis post-ERCP bagi pasien berisiko tinggi, telah dilaporkan adanya insidens pankreatitis yang lebih berat pada pasien yang gagal dengan stenting duktus pankreatikus. Stenting duktus pankreatikus tidak selamanya dapat dilakukan, dengan laporan tingkat kegagalan bervariasi antara 4 hingga 10%. Selain itu, juga dapat terjadi komplikasi jangka panjang akibat stenting duktus pankreatikus seperti pankreatitis kronik, dan diperlukan penelitian lebih lanjut mengenai hal tersebut.
Walaupun telah diteliti berbagai intervensi farmakologis sebagai profilaksis terhadap pankreatitis post-ERCP, hasil dari penelitian tersebut sebagian besar mengecewakan. Kelompok obat yang paling menjanjikan untuk mengurangi respon inflamasi AP adalah NSAID. 2 penelitian klinis telah menunjukkan bahwa diclofenak 100 mg rektal suppositoria dapat mengurangi insidens pankreatitis post-ERCP. Selain itu, pada sebuah penelitian plasebo acak terkontrol, multicenter double-blinded terhadap 602 pasien yang menjalani ERCP berisiko tinggi menunjukkan adanya penurunan pankreatitis post-ERCP yang signifikan pada pasien yang mendapatkan indometasin rektal postprosedur. Penting untuk diketahui bahwa penelitian ini hanya mencakup pasien yang berisiko tinggi mengalami pankreatitis post-ERCP serta AP berat, yang merupakan populasi yang akan mendapatkan keuntungan terbesar.
Ketika mempertimbangkan biaya, risiko, dan potensial keuntungan yang direview dalam literatur, diclofenak rektal dan/atau indometasin harus dipertimbangkan sebelum ERCP, khususnya pada pasien berisiko tinggi. Walaupun diperlukan penelitian lebih lanjut untuk menentukan dosis optimal, saat ini layak jika kita memberikan 2 indometasin 50 mg suppositoria (total 100 mg) setelah ERCP pada pasien yang berisiko tinggi mengalami AP post-ERCP. Namun, hingga dilakukan penelitian berikutnya, pemberian NSAID rektal tidak mengganti diperlukannya stent duktus pankreatikus pada pasien berisiko tinggi yang tepat.
PERANAN ANTIBIOTIK PADA PANKREATITIS AKUT
| Rekomendasi 1. Antibiotik harus diberikan untuk infeksi ekstrapankreas seperti cholangitis, infeksi akibat kateter, bakteremia, infeksi traktus urinarius, pneumonia (rekomendasi kuat, kualitas bukti tinggi) 2. Tidak direkomendasikan penggunaan antibiotik profilaksis rutin pada pasien penderita pankreatitis akut berat (rekomendasi kuat, kualitas bukti moderat) 3. Tidak direkomendasikan penggunaan antibiotik pada pasien penderita nekrosis steril untuk mencegah timbulnya nekrosis yang terinfeksi (rekomendasi kuat, kualitas bukti moderat) 4. Harus dianggap telah terjadi nekrosis yang terinfeksi pada pasien penderita nekrosis pankreas atau ekstrapankreas yang mengalami penurunan keadaan klinis atau gagal sembuh setelah 7-10 hari perawatan di rumah sakit. Pada pasien tersebut, harus diberikan (i) aspirasi jarum halus (FNA) dengan bantuan CT untuk pewarnaan Gram dan kultur untuk mengarahkan penggunaan antibiotik yang tepat atau (ii) penggunaan antibiotik empirik tanpa CT FNA (rekomendasi kuat, kualitas bukti rendah) 5. Pada pasien dengan nekrosis yang terinfeksi, antibiotik yang dapat mempenetrasi nekrosis pankreas seperti carbapenem, kuinolon, dan metronidazole, dapat berguna untuk menunda atau kadang-kadang betul-betul menghindari intervensi sehingga menurunkan morbiditas serta mortalitas (rekomendasi kondisional, kualitas bukti rendah) 6. Tidak direkomendasikan pemberian obat-obatan antijamur secara rutin bersamaan dengan antibiotik profilaksis atau antibiotik terapeutik (rekomendasi kondisional, kualitas bukti rendah) |
Komplikasi infeksi, baik infeksi pankreas (nekrosis infeksi) atau ekstrapankreas (pneumonia, cholangitis, bakteremia, infeksi traktus urinarius, dan lain lain) merupakan penyebab utama morbiditas dan mortalitas pada pasien penderita AP. Banyak infeksi terjadi di rumah sakit dan memiliki dampak yang besar terhadap mortalitas. Demam, takikardia, takipneu, dan leukositosis akibat SIRS yang dapat terjadi pada AP dini kemungkinan tidak dapat dibedakan dengan sindrom sepsis. jika dicurigai adanya infeksi, antibiotik harus diberikan sambil menilai penyebab infeksinya. Namun, setelah kultur darah dan kultur lainnya ditemukan negatif dan tidak terdapat penyebab infeksi yang dapat diidentifikasi, maka pemberian antibiotik harus dihentikan.
b. PENCEGAHAN INFEKSI PADA NEKROSIS STERIL
Pergeseran paradigma dan kontroversi terkait penggunaan antibiotik pada AP telah berpusat pada nekrosis pankreas. Ketika dibandingkan dengan pasien yang menderita nekrosis steril, pasien yang menderita nekrosis pankreas terinfeksi memiliki tingkat mortalitas yang lebih tinggi (rata-rata 30%, rentang 14-69%). Karena alasan ini, pencegahan infeksi nekrosis pankreas sangatlah penting. Walaupun sebelumnya dianggap bahwa komplikasi infeksi terjadi pada perjalanan penyakit lanjut, sebuah review terbaru menemukan bahwa 27% dari semua kasus infeksi nekrosis terjadi dalam 14 hari pertama; dalam penelitian lain, hampir setengah dari semua infeksi terjadi dalam 7 hari setelah masuk ke rumah sakit.
Walaupun penelitian unblinded awal menunjukkan bahwa pemberian antibiotik dapat mencegah komplikasi infeksi pada pasien yang menderita nekrosis steril, penelitian selanjutnya dengan desain yang lebih baik gagal menunjukkan adanya keuntungan tersebut. Karena konsistensi nekrosis pankreas, hanya beberapa antibiotik yang dapat mempenetrasinya ketika diberikan secara intravena. Antibiotik yang dapat mempenetrasi dan digunakan dalam penelitian klinis termasuk carbapenem, kuinolon, metronidazole, dan sefalosporin dosis tinggi. Sejak tahun 1993, telah ada 11 penelitian acak prospektif dengan desain penelitian, partisipan, dan pengukuran hasil yang tepat yang mengevaluasi penggunaan antibiotik profilaksis pada AP berat. Dari meta-analisis tersebut, jumlah antibiotik yang diperlukan untuk terapi adalah 1.429 untuk 1 pasien agar dapat menghasilkan efek menguntungkan, namun diperlukan penelitian yang lebih besar untuk menentukan apakah terdapat keuntungan yang sulit tercapai. Berdasarkan literatur terkini, tidak direkomendasikan penggunaan antibiotik profilaksis untuk mencegah infeksi pada pasien yang menderita nekrosis steril (bahkan diprediksi mengalami penyakit berat).
Pencegahan infeksi jamur pada pasien tersebut juga tidak direkomendasikan. Walaupun dikatakan bahwa infeksi jamur lebih sering menyebabkan mortalitas pada AP, penelitian lebih lanjut belum mengonfirmasi temuan tersebut. Terdapat 1 penelitian klinis acak terkontrol yang menggunakan dekontaminasi usus selektif, yang menargetkan bakteri dan jamur untuk mencegah terjadinya infeksi nekrosis. Karena dalam penelitian tersebut terdapat penurunan morbiditas dan mortalitas pada pasien AP berat yang menjalani dekontaminasi selektif, diperlukan penelitian lebih lanjut pada area ini. Terakhir, probiotik tidak boleh diberikan pada AP berat. Walaupun penelitian sebelumnya menunjukkan adanya keuntungan, sebuah penelitian klinis acak terkontrol yang dilakukan dengan baik menunjukkan adanya peningkatan mortalitas. Kurangnya keuntungan tersebut juga telah ditunjukkan dalam sebuah meta-analisis terbaru.
c. NEKROSIS TERINFEKSI
Daripada mencegah infeksi, saat ini peranan antibiotik pada pasien yang menderita nekrosis AP adalah untuk menangani nekrosis yang terinfeksi. Konsep bahwa nekrosis pankreas yang terinfeksi memerlukan debridemen operatif juga telah mendapat penolakan dari berbagai laporan dan serial kasus yang menunjukkan bahwa antibiotik saja dapat menyebabkan terjadinya resolusi infeksi, dan pada pasien tertentu dapat menghindari operasi. Garg et al. melaporkan 47/80 pasien penderita nekrosis terinfeksi selama 10 tahun yang berhasil diterapi secara konservatif dengan antibiotik saja.
Mortalitas pada kelompok konservatif tersebut sebesar 23% jika dibandingkan dengan 54% pada kelompok operatif. Kelompok yang sama mempublikasikan sebuah meta-analisis terhadap 8 penelitian yang mencakup 409 pasien penderita nekrosis terinfeksi, dimana 324 berhasil ditangani dengan antibiotik saja. Rata-rata, 64% pasien penderita nekrosis terinfeksi dalam meta-analisis ini dapat ditangani dengan terapi antibiotik konservatif dengan tingkat mortalitas sebesar 12%, dan hanya 26% yang menjalani operasi. Oleh karena itu, sekelompok pasien nekrosis terinfeksi yang stabil dapat ditangani dengan antibiotik saja tanpa membutuhkan drainase perkutaneus. Namun, yang harus diperhatikan adalah bahwa pasien tersebut memerlukan supervisi yang ketat dan harus dipertimbangkan nekrostomi perkutaneus atau endoskopik jika keadaan klinis pasien tidak membaik atau makin memburuk.
PERANAN CT FNA
Teknik computed tomography untuk mengarahkan aspirasi jarum halus (CT FNA) telah terbukti aman, efektif, dan akurat dalam membedakan nekrosis terinfeksi dan steril. Karena pasien penderita nekrosis terinfeksi dan nekrosis steril nampak sama-sama mengalami leukositosis, demam, dan kegagalan organ, maka tidak mungkin untuk membedakan keadaan tersebut tanpa melakukan aspirasi jarum. Dulunya, antibiotik paling bagus digunakan pada infeksi pankreas atau ekstrapankreas, dan oleh karena itu kita harus mempertimbangkan CT FNA ketika mencurigai suatu infeksi. Penilaian pewarnaan gram seringkali dapat menentukan diagnosis. Namun, kita harus berhati-hati memulai terapi antibiotik sambil menunggu konfirmasi mikrobiologis. Jika laporan hasil kultur negatif, maka pemberian antibiotik dapat dihentikan.
Terdapat beberapa kontroversi mengenai apakah CT FNA penting bagi semua pasien (Gambar 1). Pada kebanyakan pasien, CT FNA tidak akan mempengaruhi penatalaksanaan. Peningkatan penggunaan penatalaksanaan konservatif serta drainase minimal invasif telah menurunkan penggunaan FNA untuk mendiagnosis nekrosis terinfeksi. Banyak pasien yang menderita nekrosis steril atau infeksi dapat membaik secara cepat atau menjadi tidak stabil, dan keputusan intervensi melalui rute minimal invasif tidak akan dipengaruhi oleh hasil aspirasi. Sebuah konferensi konsensus menyatakan bahwa FNA hanya digunakan pada keadaan tertentu dimana tidak terdapat respon klinis terhadap antibiotik, seperti ketika dicurigai adanya infeksi jamur.

Gambar 1. Penatalaksanaan nekrosis pankreas jika dicurigai adanya infeksi. Kita harus mempertimbangkan adanya nekrosis yang terinfeksi pada pasien penderita nekrosis pankreas atau ekstrapankreas yang mengalami perburukan keadaan atau gagal membaik setelah 7-10 hari rawat inap. Pada pasien tersebut, harus dilakukan (i) computed tomography-guided fine needle aspiraton (CT FNA) untuk pewarnaan gram dan kultur untuk mengarahkan terapi antibiotik yang sesuai, atau (ii) pemberian antibiotik empirik tanpa penggunaan CT FNA. Pada pasien yang menderita nekrosis terinfeksi, antibiotik yang dapat mempenetrasi nekrosis pankreas dapat berguna untuk menunda intervensi, sehingga mengurangi morbiditas serta mortalitas. Pada pasien infeksi nekrosis stabil, terapi operatif, radiologis, dan/atau drainase endoskopik harus ditunda selama 4 minggu untuk memungkinkan terbentuknya dinding disekitar area nekrosis (walled-off pancreatic necrosis).
NUTRISI PADA PANKREATITIS AKUT
| Rekomendasi 1. Pada AP ringan, pemberian makanan oral dapat langsung dimulai jika tidak ada mual dan muntah, dan nyeri abdomen telah berkurang (rekomendasi kondisional, kualitas bukti moderat) 2. Pada AP ringan, dimulainya pemberian makanan dengan diet padat rendah lemak nampaknya sama amannya dengan diet cairan jernih (rekomendasi kondisional, kualitas bukti moderat) 3. Pada AP berat, direkomendasikan pemberian nutrisi enteral untuk mencegah komplikasi infeksi. Nutrisi parenteral harus dihindari kecuali rute enteral tidak tersedia, tidak dapat ditoleransi, atau tidak memenuhi kebutuhan kalorinya (rekomendasi kuat, kualitas bukti tinggi) 4. Pemberian makanan enteral melalui pipa nasogastrik dan nasojejunal memiliki efektifitas dan keamanan yang sama (rekomendasi kuat, kualitas bukti moderat) |
Dulunya, walaupun tanpa data klinis, pasien yang menderita AP dipertahankan tetap NPO (nothing by mouth) untuk mengistirahatkan pankreas. Kebanyakan pedoman terdahulu merekomendasikan NPO hingga terdapat resolusi nyeri dan beberapa menyarankan menunggu normalisasi enzim pankreas atau bahkan bukti imaging resolusi inflamasi sebelum melanjutkan makanan oral. Kebutuhan untuk mengistirahatkan pankreas hingga resolusi komplit AP tidak dipraktekkan lagi. Asumsi lama bahwa pankreas yang mengalami inflamasi butuh istirahat panjang dengan berpuasa tidak didukung oleh hasil pemeriksaan laboratorium dan observasi klinis. Penelitian klinis dan eksperimental menunjukkan bahwa istirahat usus dihubungkan dengan kejadian atrofi mukosa usus dan peningkatan komplikasi infeksi karena translokasi bakteri dari usus. Beberapa penelitian telah menunjukkan bahwa pasien yang diberikan makanan oral pada AP dini memilik lama perawatan rumah sakit yang lebih singkat, penurunan komplikasi infeksi, penurunan morbiditas, dan penurunan mortalitas.
Pada AP ringan, intake oral biasanya cepat dikembalikan dan tidak diperlukan intervensi nutrisi. Walaupun penentuan waktu pemberian makan masih kontroversial, penelitian terbaru telah menunjukkan keamanan pemberian makanan oral secara langsung bagi pasien penderita AP ringan. Selain itu, diet padat rendah lemak ditunjukkan lebih aman jika dibandingkan dengan diet cairan jernih, karena memberikan lebih banyak kalori. Hampir sama, pada penelitian acak lainnya, pemberian makanan oral dengan diet lunak juga lebih aman jika dibandingkan dengan diet cairan jernih dan dapat memperpendek lama perawatan di rumah sakit. Berdasarkan penelitian tersebut, makanan oral yang diberikan pada AP ringan tidak harus didahului oleh diet cairan jernih dan ditingkatkan secara bertahap, namun dapat dimulai sebagai diet lunak rendah lemak, rendah residu jika keadaan pasien sudah mulai membaik.
Nutrisi parenteral total harus dihindari bagi pasien yang menderita AP ringan dan berat. Telah ada beberapa penelitian acak yang menunjukkan bahwa nutrisi parenteral total berhubungan dengan infeksi dan komplikasi lainnya. Karena makanan enteral menjaga barrier mukosa usus, mencegah terjadinya gangguan, dan mencegah translokasi bakteri yang dapat bersarang di nekrosis pankreas, sehingga nutrisi enteral dapat mencegah nekrosis menjadi terinfeksi. Sebuah meta-analisis terbaru menjelaskan 8 penelitian klinis acak terkontrol yang melibatkan 381 pasien menemukan adanya penurunan komplikasi infeksi, kegagalan organ, serta mortalitas pada pasien penderita AP berat yang diberikan nutrisi enteral jika dibandingkan dengan nutrisi parenteral total. Walaupun diperlukan penelitian lebih lanjut, lebih dipilih infus kontinyu dibanding pemberian siklik atau bolus.
Walaupun penggunaan rute nasojejunal dulunya lebih dipilih untuk menghindari fase stimulasi gaster, nutrisi enteral melalui nasogastrik nampaknya juga aman. Sebuah review sistematik yang menjelaskan 92 pasien dari 4 penelitian mengenai pemberian makanan melalui nasogastric tube (NGT) menemukan bahwa pemberian makanan melalui NGT aman dan dapat ditoleransi dengan baik oleh pasien yang diprediksi menderita AP berat. Telah ada beberapa laporan bahwa pemberian makanan melalui NGT akan sedikit meningkatkan risiko terjadinya aspirasi. Karena alasan tersebut, pasien penderita AP yang mendapatkan nutrisi enteral harus ditempatkan pada posisi yang lebih berdiri / tegak dan diwaspadai terjadinya aspirasi.
Walaupun diperlukan penelitian lebih lanjut, evaluasi “residu”, volume yang didapatkan di lambung, kemungkinan tidak akan berguna. Jika dibandingkan dengan pemberian makanan melalui nasojejunal, pemasangan NGT jauh lebih mudah, yang merupakan hal yang penting pada AP, khususnya pada keadaan perawatan intensif. Pemasangan nasojejunal tube memerlukan intervensi radiologi atau endoskopi dan oleh karena itu dapat menjadi mahal. Karena alasan tersebut, pemberian makanan melalui NGT lebih dipilih. Saat ini sedang dilakukan sebuah penelitian multicenter besar yang disponsori oleh National Institutes of Health (NIH) untuk menilai apakah pemberian makanan melalui NGT atau nasojejunal yang lebih dipilih pada pasien tersebut, karena terdapat beberapa bukti eksperimental dan bukti penelitian pada manusia yang menunjukkan superoritas pemberian makanan melalui distal jejunal pada AP.
PERANAN OPERASI PADA AP
| Rekomendasi 1. Pada pasien penderita AP ringan yang memiliki batu empedu pada kantung empedunya, harus dilakukan cholecystectomy sebelum pasien dipulangkan untuk mencegah rekurensi AP (rekomendasi kuat, kualitas bukti moderat) 2.Pada pasien penderia necrotizing biliary AP, untuk mencegah infeksi, maka cholecystectomy ditunda hingga inflamasi aktif mereda dan penumpukan cairan berkurang atau stabil (rekomendasi kuat, kualitas bukti moderat) 3. Adanya pseudokista dan nekrosis pankreas dan/atau ekstrapankreas asimptomatik tidak membutuhkan intervensi berapapun ukurannya, lokasi, dan/atau ekstensinya (rekomendasi kuat, kualitas bukti moderat) 4. Pada pasien stabil dengan nekrosis yang terinfeksi, drainase operatif, radiologis, dan/atau endoskopik harus ditunda, dipilih selama lebih dari 4 minggu, untuk memungkinkan terjadinya pengenceran isi dan terbentuknya dinding fibrosis disekitar area nekrosis (walled-off necrosis) (rekomendasi kuat, kualitas bukti rendah) 5. Pada pasien simptomatik dengan nekrosis yang terinfeksi, lebih dipilih menggunaan metode necrostomy minimal invasif daripada open necrostomy (rekomendasi kuat, kualitas bukti rendah) |
Pada pasien yang menderita pankreatitis batu empedu ringan, cholecyctectomy harus dilakukan selama periode rawat inap. Literatur yang ada saat ini, termasuk dari 8 penelitian kohort dan 1 penelitian acak yang menjelaskan 998 pasien yang telah atau belum menjalani cholecyctectomy untuk pankreatitis billiar, 95 (18%) masuk kembali ke rumah sakit karena kejadian billiar rekuren dalam waktu 90 hari setelah dipulangkan (0% berbanding 18%, P < 0.00001), termasuk pankreatitis billiar rekuren (n = 43, 8%). Beberapa kasus tersebut ditemukan dalam keadaan berat. Berdasarkan pengalaman tersebut, ada kebutuhan cholecyctectomy dini selama waktu rawat inap yang sama, jika serangan tersebut bersifat ringan.
Pasien yang menderita AP berat, khususnya dengan nekrosis pankreas, akan memerlukan pembuatan keputusan kompleks antara ahli bedah dan gastroenterologist. Pada pasien tersebut, cholecyctectomy umumnya ditunda hingga (i) waktu diakhir rawat inap yang panjang, (ii) sebagai bagian dari penatalaksanaan nekrosis pankreas jika ada, atau (iii) setelah pasien dipulangkan. Pedoman terdahulu merekomendasikan cholecyctectomy setelah 2 kali serangan IAP, dengan preasumsi bahwa banyak kasus tersebut dapat terjadi karena mikrolithiasis. Namun, sebuah penelitian berbasis populasi menemukan bahwa cholecyctectomy yang dilakukan untuk serangan AP rekuren tanpa batu/endapan pada ultrasound, dan tanpa elevasi hasil tes hepar yang signifikan selama serangan AP berhubungan dengan rekurensi AP > 50%.
Pada mayoritas pasien yang menderita pankreatitis akibat batu empedu, batu pada duktus billiaris komunis akan keluar ke duodenum. ERCP rutin tidak diperlukan kecuali ada kecurigaan tinggi adanya batu duktus billiaris komunis persisten, yang termanifestasi sebagai peningkatan bilirubin. Pasien yang menderita AP ringan dengan bilirubin normal dapat menjalani cholecyctectomy laparoskopik dengan cholangiografi intraoperatif, dan semua batu duktus billiaris yang tersisa dapat ditangani dengan ERCP postoperatif atau intraoperatif. Pada pasien yang berisiko rendah hingga moderat, MRCP atau EUS dapat digunakan pada saat preoperatif, namun penggunaan MRCP rutin tidak diperlukan. Pada pasien dengan AP ringan yang tidak dapat menjalani operasi, misalnya pada orang tua yang sangat rentan dan/atau pada pasien dengan penyakit komorbid berat, sphincterotomi biliar saja dapat menjadi cara yang efektif untuk mengurangi serangan AP lanjutan, walaupun serangan cholesistitis masih dapat terjadi.
b. DEBRIDEMEN NEKROSIS
Dahulu, nekrosromi / debridemen terbuka merupakan terapi pilihan bagi nekrosis terinfeksi dan nekrosis steril simptomatik. Beberapa dekade yang lalu, pasien yang menderita nekrosis steril akan menjalani debridemen dini yang mengakibatkan peningkatan mortalitas. Karena alasan tersebut, debridemen dini terbuka untuk nekrosis steril sudah tidak digunakan lagi. Namun, direkomendasikan penggunaan debridemen pada nekrosis steril jika terjadi obstruksi gaster penyerta dan/atau terdapat obstruksi duktus billiaris. Pada pasien dengan nekrosis yang terinfeksi, kepercayaan yang salah adalah bahwa mortalitas nekrosis yang terinfeksi hampir 100% jika debridemennya tidak dilakukan segera. Pada sebuah review retrospektif terhadap 53 pasien penderita nekrosis terinfeksi yang diterapi secara operatif (waktu median hingga dilakukannya operasi adalah selama 28 hari) tingkat mortalitas menurun hingga 22% ketika necrosectomi nekrosisnya ditunda. Setelah mereview 11 penelitian yang mencakup 1136 pasien, peneliti menemukan bahwa penundaan nekrosektomi pada pasien stabil yang diterapi dengan antibiotik saja hingga 30 hari setelah masuk ke rumah sakit dihubungkan dengan penurunan tingkat mortalitas.
Konsep bahwa nekrosis pankreas yang terinfeksi memerlukan debridemen operasi segera juga telah dibantah oleh beberapa laporan dan serial kasus yang menunjukkan bahwa aantibiotik saja dapat memungkinkan resolusi infeksi, dan pada pasien tertentu, dapat menghindari dilakukannya operasi. Pada sebuah laporan terhadap 28 pasien yang diberikan antibiotik untuk penatalaksanaan nekrosis pankreas terinfeksi, 16 pasien berhasil menghindari operasi. Terdapat 2 kematian pada pasien yang menjalani operasi, dan 2 kematian pada kelompok yang ditangani dengan antibiotik saja. Oleh karena itu, pada laporan ini lebih dari setengah pasien berhasil ditangani dengan antibiotik saja dan tingkat mortalitas baik pada kelompok operasi dan kelompok non-operasi sama. Konsep bahwa operasi urgen diperlukan pada pasien yang mengalami infeksi nekrosis sudah tidak digunakan lagi. Nekrosis pankreatik dan/atau ekstrapankreatik asimptomatik tidak memerlukan intervensi, berapapun ukuran, lokasi, dan ekstensinya. Kemungkinan besar akan sembuh sendiri seiring waktu, bahkan pada beberapa kasus nekrosis yang telah terinfeksi.
Walaupun pasien dengan nekrosis terinfeksi yang keadaannya tidak stabil harus menjalani debridemen urgen, konsensus yang ada saat ini menyatakan bahwa penatalaksanaan awal nekrosis terinfeksi bagi pasien yang keadan klinisnya stabil adalah pemberian antibiotik sebelum intervensi untuk memungkinkan penurunan reaksi inflamasi. Jika pasien tetap sakit dan nekrosis yang terinfeksi belum sembuh, direkomendasikan melakukan necrosectomi minimal invasif dengan endoskopik, radiologis, video-assisted retroperitoneal, pendekatan laparoskopik, atau kombinasi, atau dengan operasi terbuka setelah nekrosis mengalami walled-off.
c. PENATALAKSANAAN NEKROSIS PANKREAS MINIMAL INVASIF
Pendekatan nekrosektomi pankreas minimal invasif termasuk operasi laparoskopik baik dengan pendekatan dari anterior atau peritoneal, perkutaneus, drainase kateter atau debridemen dengan bantuan radiologi, debridemen retroperitonela kiri dengan video-assisted atau small incision-based, dan endoskopi telah menjadi standar perawatan. Drainase perkutaneus tanpa nekrosektomi merupakan metode minimal invasif yang paling banyak digunakan untuk penatalaksanaan penumpukan cairan yang menjadi komplikasi AP necrotizing. Tingkat kesuksesan rata-rata untuk menghindari operasi terbuka mencapai ~50%. Selain itu, beberapa serial penelitian besar telah melaporkan tingkat keberhasilan yang sama antara drainase penumpukan cairan nekrosis endoskopik dan/atau direct endoscopic necrosectomy. Kadang-kadang modalitas tersebut dapat dikombinasikan secara bersamaan atau berurutan, misalnya mengombinasikan metode perkutaneus dengan metode endoskopik. Baru-baru ini, sebuah penelitian dari Belanda yang menggunakan pendekatan step-up (drainase kateter perkutaneus yang dilanjutkan dengan debridemen retroperitoneal video-assisted) menunjukkan superioritas pendekatan step-up yang ditunjukkan dengan tingkat morbiditas yang rendah (tingkat kegagalan organ multiple dan komplikasi operasi yang lebih rendah) serta biaya yang lebih rendah jika dibandingkan dengan nekrosektomi operatif terbuka.
Walaupun pedoman-pedoman tersebut tidak mendiskusikan berbagai macam metode debridemen atau perbandingan efektifitas metode-metode tersebut, karena keterbatasan data yang tersedia dan fokus review ini, penting untuk melalukan beberapa generalisasi. Tanpa mempertimbangkan metode yang digunakan, pendekatan minimal invasif membutuhkan keadaan nekrosis pankreas yang lebih teratur. Pada perjalanan penyakit dini (dalam waktu 7-10 hari pertama) nekrosis pankreas bersifat padat difus dan/atau massa inflamatorik semipadat, setelah ~ 4 minggu akan terbentuk dinding fibrous disekeliling nekrosis sehingga dapat dengan mudah diangkat dengan operasi terbuka dan laparoskopik, drainase kateter radiologis perkutan, dan/atau drainase endoskopik.
Saat ini, sebuah konsensus multidisiplin mendukung metode minimal invasif dibandingkan dengan operasi terbuka untuk penatalaksanaan nekrosis pankreas. Sebuah penelitian acak terkontrol terbaru dengan jelas menunjukkan superioritas debridemen endoskopik dibandingkan dengan operasi. Walaupun sudah ada kemajuan dan perkembangan dalam bidang operasi, radiologis, dan teknik endoskopi, harus ditekankan bahwa kebanyakan pasien yang menderita nekrosis pankreas steril, dan pasien tertentu yang menderita nekrosis terinfeksi, keadaan klinis mereka akan membaik sampai titik dimana tidak diperlukan lagi intervensi.
Penatalaksanaan pasien yang menderita nekrosis pankreas harus terindividualisasi, membutuhkan pertimbangan dari semua data yang ada (klinis, radiologis, laboratorium) dan menggunakan ekspertise yang ada. Rujukan dini ke pusat kesehatan terspesialisasi merupakan hal yang paling penting, karena penundaan intervensi dengan dukungan suportif yang maksimal serta penggunaan pendekatan minimal invasif ditunjukkan dapat mengurangi morbiditas serta mortalitas.
